

:: برچسبها: پزشک , درآمد , مهارت , پزشکی , :: بازدید از این مطلب : 112 نوشته شده توسط : پزشک و درمان
قبولی بدون کنکور، در رشته پزشکیوزارت بهداشت در اطلاعیهای اعلام کرد دانشجویان ایرانی شاغل به تحصیل در خارج از کشور میتوانند پس از گذراندن ۳۰واحد به دانشگاههای ایران بازگردند و فقط معادل ریالی شهریهشان را پرداخت کنند!به گزارش مهر در روزهای گذشته جدولی در فضای مجازی منتشر شده که نشان میدهد چه تعداد دانشجوی پزشکی خارج از کشور برای ادامه تحصیل به داخل کشور نقل مکان کردهاند. از حدود ۲ ماه قبل بود که وزارت بهداشت و درمان در اطلاعیهای عجیب، برخی شرایط برای ورود این دسته از افراد به سییستم آموزش عالی کشور را تسهیل کرد؛ آن هم در ازای دریافت پول!
در این اطلاعیه آمدهاست: «به منظور تسهیل انتقال دانشجویان ایرانی شاغل به تحصیل در خارج از کشور، افرادی که در دانشگاههای مورد تأیید وزارت بهداشت در خارج از کشور مشغول به تحصیل هستند و شرایط اعلامی وزارت بهداشت را دارا هستند، میتوانند در صورت تقاضا به دانشگاههای داخل کشور منتقل شوند.» بر اساس این اطلاعیه شرایط انتقال افراد، عبارت است از «کسب حد نصاب معدل در مقاطع مختلف تحصیلی، شامل معدل کتبی دیپلم حداقل ۱۶ و معدل پیشدانشگاهی حداقل ۱۷، گذراندن حداقل ۳۶ واحد درسی (طبق سرفصل دروس رشته مربوط در دانشگاههای علومپزشکی کشور)، با حداقل معدل ۱۵ در دانشگاه خارجی مورد تأیید وزارت بهداشت و شروع به تحصیل در خارج از کشور در دوره اصلی رشتههای علوم پزشکی تا قبل از تیر ۱۳۹۷. همچنین در صورت موافقت وزارت بهداشت با انتقال این افراد، اخذ پذیرش از دانشگاههای داخل کشور به عهده متقاضی است و شهریه این دسته از افراد معادل ریالی شهریهای است که در دانشگاههای خارج از کشور پرداخت کردهاند.» چه کسانی رفتهاند و چه کسانی میآیند؟ چند سالی میشود که برخی از پشتکنکوریهای رشته تجربی پس از ناکامی در کنکور و نرسیدن به رشته مورد علاقهشان راهی دیار غربت میشوند. اغلب این افراد در رنج سنی ۱۸ تا ۲۲ سال در آرزوی روپوش سفید پزشکی برای دانشگاههای خارج از کشور پذیرش میگیرند. بعضی از این افراد هم نه از دانشگاههای درجه یک کشورهای اروپایی و آمریکایی و بیشتر توسعه یافته که از دانشگاههای کشورهایی نظیر ارمنستان، بلاروس و … پذیرش میگیرند. در این موارد ملاک انتخاب دانشگاه هزینههای دریافتی و زندگی در آن کشور است و کمتر به سطح عملی دانشگاه توجه میشود به همین دلیل در سالهای گذشته اغلب فارغالتحصیلان این دانشگاهها هنگام بازگشت به ایران، برای اخذ پروانه نظام پزشکی میبایست چند واحدی را در یکی از دانشگاههای علوم پزشکی بگذرانند. برخی از آن دانشگاهها نیز به حدی سطح علمی پایینی دارند که اصلاً وزارت بهداشت ایران تحصیل در آنها را قبول ندارد یا در طی سالهای اخیر از لیست خود خارج کردهاست. با این حال معنای دمدستی اطلاعیه جدید وزارت بهداشت برای این افراد که به هر طریقی سودای پوشیدن روپوش سفید پزشکی را دارند این است که نیازی نیست سالها در بلاد کفر هزینه کنید تا پزشک شوید در ایران نیز میتوانید بدون کنکور و هیچگونه غربالگری به رشته مورد علاقه خود تحصیل کنید! و اما چگونه؟ وزارت بهداشت با هدف جذب سرمایه این اطلاعیه را صادر کرده و اجازه میدهد افرادی که در کنکور ایران نه در دانشگاههای دولتی و نه در دانشگاههای آزاد و نه حتی در پردیسهای بینالملل موفق به قبولی در رشتههای پزشکی دندانپزشکی و داروسازی نشدهاند؛ فقط به ازای دریافت پول به آرزوی خود و آرزوی والدینشان برسند. 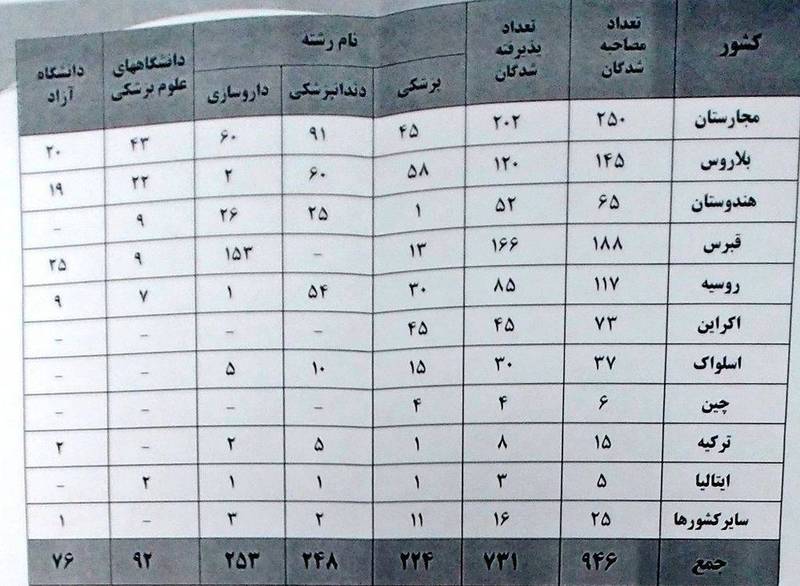 لیست منتشر شده از سوی حساب توییتری محمود صادقی نماینده تهران اکثر افرادی که در آن شرایط سنی به خارج از کشور میروند از استطاعت مالی خوبی برخوردارند و وزارت بهداشت با علم به این موضوع به این دانشجویان گفتهاست، قانع کردن دانشگاه مقصد (دانشگاههای ایران) به عهده خود دانشجو است. بدیهی است که دانشگاهای مختلف نیز با توجه به رتبه شان در ایران و محبوبیتشان در بین دانشجویان نرخهای مختلف و نجومی خواهد داشت و بدیهیتر آنکه این افراد هم به راحتی پذیرفته و اعطای زندگی در خارج را به لقایش میبخشند و به آغوش خانوادهشان باز می گردنند. البته در این اطلاعیه شرط معدلی نیز آورده شده که یمن وجود مدارس غیرانتفاعی رسیدن به معدلهای بالا اصلاً غیرقابل دسترس نیست. این موضوع سبب واکنشهای زیادی از سوی دانشجویان پزشکی که از سد غول کنکور گذشتهاند، شدهاست. کاربری به نام داوود در توییترش نوشته است: «چرا فرزندان تروتمندان باید به راحتی بتونند ادامه تحصیل بدهند اما دیگران نه به خداوندی خدا ظلم می کنید به ولله به ولله بسیاری را به دین و نظام بدبین می کنید از دولت و مجلس بخواهید این قانون را حذف کنند.» کاربر دیگری هم نوشته که «آیا واقعن برنامه ای برای پس زده شدنشون هم هست؟ بالای ۸۰ درصد پذیرش شدن! وای به وقتی که اینا بخوان مدرک هم بگیرن و مردم بیچاره رو درمان کنن...» البته مسئولان وزارت بهداشت اعلام کرده اند که در این شرایط تغییری به وجود نیامده و ممنوعیت انتقال دانشجویان ایرانی به دانشگاههای پزشکی داخل از ۱۰ دی اجرایی میشود. :: برچسبها: قبولی , بدون , کنکور , رشته پزشکی , پزشکی , :: بازدید از این مطلب : 118 نوشته شده توسط : پزشک و درمان
جدیدترین فهرست دانشگاههای برتر دنیا در رشته های مختلفبراساس تازه ترین رتبه بندی نظام رتبه بندی QS، دانشگاه هاروارد در 11 رشته و MIT در 9 رشته در فهرست برترین دانشگاه های جهان قرار دارند.به گزارش ایسنا، دکتر مهراد، سرپرست پایگاه استنادی علوم جهان اسلام (ISC) و رییس مرکز منطقهیی اطلاع رسانی علوم و فناوری با اعلام این مطلب گفت: براساس نظام رتبه بندی QS که با ارزیابی دانشگاه های جهان در 30 رشته موضوعی انجام شده، دانشگاه آکسفورد در رشته های زبان و ادبیات انگلیسی، زبان های مدرن و علوم سیاسی و دانشگاه کمبریج در رشته تاریخ جزو برترین دانشگاه های جهان به حساب می آیند. دانشگاه کمبریج در انگلستان یکبار دیگر برتری خود را بر دانشگاه آکسفورد در مجموع 14 رشته نشان داده است.
از طرف دیگر، دانشگاه آکسفورد در 10 رشته موضوعی، مدرسه عالی اقتصادی لندن در سه رشته، دانشگاه ادینبورگ و انستیتو علوم تربیتی هر کدام در یک رشته از برترین دانشگاه های انگلستان محسوب می شوند. وی اظهار کرد: انگلستان در این رتبه بندی بعد از آمریکا جایگاه دوم را به خود اختصاص داده است، اما در رقابت با رشته های STEM ( علوم، فناوری، مهندسی و ریاضیات) با سختی های زیادی مواجه است. مهراد ادامه داد: مدرسه علوم اقتصادی لندن در رشته جامعه شناسی، اقتصاد و مطالعات رسانه ها برترین دانشگاه انگلستان است. در حالی که دانشگاه ادینبورگ در رشته زبانشناسی و دانشگاه ردینگ در حوزه کشاورزی و جنگل برترین دانشگاه این کشور محسوب می شود. انستیتو علوم تربیتی نیز که به زودی با یونیورسیتی کالج لندن ادغام خواهد شد در رشته علوم تربیتی رتبه برتر دانشگاه های انگلستان را در اختیار دارد. وی در زمینه رتبه بندی دانشگاه ها گفت: در حالی که آمریکا و انگلستان در جدول رتبه بندی مقام برتر دانشگاه های جهان را به خود اختصاص داده اند، موسسات آسیایی اکنون به ویژه در رشته های علوم و فناوری از بازیگران جهانی محسوب می شوند. مهراد با بیان این که رشته های STEM در دهه گذشته موضوع رقابت جدی بین دانشگاه های مهم جهان است، اظهار داشت: هنگ کنگ، چین و کره جنوبی رقبای اصلی و جدی موسسات مهم آموزش عالی در ایالات متحده و انگلستان میباشند. سرپرست ISC اظهار داشت: از 10 رشته موضوعی که دانشگاه های انگلستان در آن رتبه های مهم و قابل توجهی را در بین 200 دانشگاه ممتاز جهان به دست آورده اند، تنها دو رشته یعنی روانشناسی و محیط زیست در حوزه STEM قرار دارد. در مقابل، در 10 رشته STEM، تعداد کمتری از موسسات آموزش عالی انگلستان جزو 200 دانشگاه برتر جهان محسوب می شوند که این رشته ها شامل کشاورزی، مهندسی شیمی، ریاضیات، مهندسی برق، علوم کامپیوتر، فیزیک، علم مواد، داروسازی، شیمی، و علوم زمین و دریاست. :: برچسبها: دانشگاه برنر , پزشکی , :: بازدید از این مطلب : 117 نوشته شده توسط : پزشک و درمان
شیوه قبولی در رشته پزشکیاز همان دروان کودکی همهی ما آرزوی دکتر شدن و پوشیدن لباس سفید دکتری را در سر میپروراندیم؛ اما با گذشت سالها تعدادی از ما به این نتیجه رسیدیم که به شغلهای دیگر علاقهمند هستیم، اما بیشتر دانشآموزان با همان رؤیا تا کنکور پیش میروند. در چند سال اخیر بازار کنکور تجربی و رشتههای پزشکی بسیار گرم شده است و دانشآموزان بسیاری بر سر قبولی در رشته پزشکی رقابت سنگینی دارند و این امر کار را برای رسیدن به این هدف سختتر کرده است. باید گفت طبق آمار تنها دو درصد از این دانشآموزان در رشتههای پزشکی قبول میشوند.رشته تجربی در دانشگاه طیف گستردهای از رشتهها را شامل میشود و دانشآموزان پس از قبولی در کنکور میتوانند در رشتههای پزشکی و پیراپزشکی همچون پزشکی، دندانپزشکی، داروسازی، پرستاری، علوم آزمایشگاهی و رشتههای زیستی چون: مهندسی کشاورزی، مهندسی منابع طبیعی و… تحصیل کنند. ما در این مطلب قصد داریم روی رشتهای با عنوان پزشکی که جزو بهترین و پرطرفدارترین رشتههای علوم تجربی است تمرکز کنیم و شما را با این رشته و مهارتهای لازم برای قبولی در آن آشنا کنیم. اولین قدم برای قبولی در رشته پزشکیدانشآموزانی که قصد دارند در این رشته قبول شوند و عنوان معروف «پزشکی» را کسب کنند دو راه دارند یا در دوران دبیرستان باید در رشته علوم تجربی درس بخوانند یا در صورت تحصیل در رشتههای دیگر باید دورهی پیشدانشگاهی را نیز بگذرانند در این صورت میتوانند در کنکور این رشته شرکت کنند؛ یعنی شما با هر دیپلمی به شرطی که پیشدانشگاهی (سال چهارم دبیرستان) را گذرانده باشید میتوانید در کنکور تجربی یا (هرکدام از ۵ کنکور سراسری اعم از تجربی، ریاضی، انسانی، هنر و زبان) شرکت کنید. برای ورود به این رشته باید در دروس شیمی و زیست قوی باشید و در دروس ریاضی و فیزیک نیز توانایی داشته باشید. رشته پزشکیرشته پزشکی دانشی است که هدف آن حفظ و ارتقاء سلامتی، درمان بیماریها و بازتوانی آسیب دیدگان است. پزشکان در هر تخصص و شاخه با شناخت کامل بیماریها، تشخیص و درمان آن و یا پیشگیری از وقوع آن در جامعه نقش بسیار مهمی در سلامت افراد ایفا میکنند. دانش پزشکی بر روی طیف وسیعی از رشتهها از فیزیک و زیستشناسی تا علوم اجتماعی، مهندسی و علوم انسانی بنا نهاده شده است. در حال حاضر پزشکی عمومی شامل ۴ دوره علوم پایه، فیزیوپاتولوژی، کارآموزی بالینی و کارورزی بالینی است که دورهی علوم پایه آن شامل ۵ ترم تحصیلی است که با تمام شدن آن دانشجویان میتوانند به دورهی بعدی که همان فیزیوپاتولوژی است راه پیدا کنند و بعد از آن دوره، امتحان جامع علوم پزشکی برگزار میشود (توسط وزارت بهداشت) و در صورت قبولی در آن میتوانند به این دوره راه پیدا کنند و بقیهی مسیر را ادامه دهند. معرفی کامل دورههای آموزش حرفهای پزشکیطول دورهی پزشکی در ایران هفت سال است و شامل دورههای زیر است: ۱) آموزش علوم پایهدر این مرحله که مدت آن دو سال است، دانشجویان به آموزش دروس تئوری، عمومی و تخصصی رشته خود میپردازند. در مدت این دو سال دانشجویان با آموزش ساختمان بدن انسان و اعمال فیزیولوژیک و نقش آن در سلامت انسان، شناخت عوامل بیولوژیک بیماریزا و شیوههای دفاعی بدن در برابر آنها و اصول آسیبهای بدن انسان و اصول مسائل بهداشتی آشنا میشوند. در پایان این دو سال یک امتحان جامع از دانشجویان گرفته میشود که با کسب نمرهی قبولی میتوانند در دورهی بعدی شرکت کنند. حق شرکت در این امتحان برای هر فرد حداکثر دو بار است. ۲) فیزیوپاتولوژیمعنی فارسی فیزیوپاتولوژی، نشانهشناسی است و یعنی بررسی چگونگی عملکرد طبیعی سازمان بدن در برابر بیماریها. در این دوره دانشجویان با انواع بیماریها، نشانههای آنها، تشخیص و درمان هرکدام بهصورت تئوری آشنا میشوند. این دوره ۶ ماه زمان میبرد. ۳) کارآموزی بالینیاین دوره که از آن با نام «استاژری» یاد میشود، شامل درسهای نظری همراه با کار عملی است. طول این دوره ۲۰ الی ۲۷ ماه است و دانشجویان هرروز در کنار آموزش دروس نظری همراه با اساتید خود در بیمارستانها با انواع بیماران ملاقات میکنند و روشهای معاینه و تشخیص و درمان را یاد میگیرند. ۴) کارورزی بالینیاین دوره از رشته پزشکی که به دورهی «اینترنی» معروف است، مرحلهی حضور دانشجو در بیمارستانها، معاینه مستقیم، تشخیص و درمان بیماران زیر نظر استاد خود است. این مرحله برای دانشجویان بسیار مهم و حساس است. طول این دوره ۱۸ ماه است. استعداد و ویژگیهای لازم برای تحصیل و کار در این رشتهافرادی که میخواهند در رشته پزشکی تحصیل کنند باید بعد علاوه بر علاقه به استعدادهای خود نیز دقت کافی داشته باشند. پزشکی رشتهای حساس و پرخطر است بهطوریکه یک تشخیص اشتباه به قیمت از دست رفتن جان بیمار تمام میشود. دانشجویان این رشته باید دقت فراوان در انجام کارها داشته باشند، علاقه و تمایل بالایی برای یادگیری دروس از خود نشان دهند، استدلال و قدرت تفکر و تصمیمگیری بالایی داشته باشند تا بتوانند با مشاهدهی علائم و شواهد موجود و جمعبندی آن در ذهن خود، بیماریها را تشخیص دهند. دارای استدلال دیداری باشند و بتوانند با علائم ظاهری بیماریها را تشخیص دهند. افرادی که به تخصصهای جراحی علاقه دارند باید گفت نیاز به ذهنی سهبعدی برای تشخیص ماورای آنچه در سطح چیزها و امور است نیاز دارند یعنی بتوانند وجه یا وجوهی از شکلی که نمیبینید، یک بازنمایی فرضی در ذهن خود بیافرینند. علاوه بر این موارد یک پزشک باید روابط اجتماعی خوبی داشته باشد تا بتواند با برقراری رابطهی خوب با بیمار خود صحبت کنند که این امر به تشخیص و درمان زودتر بیماریها کمک میکند. سلامت جسمی و روحی کامل برای یک پزشک از ویژگیهای ضروری است. دارای روحیهای ریسکپذیر، منعطف، پرانرژی باشد. بیشتر افرادی که در این رشته موفق میشوند دارای شخصیتی احساسی و برونگرا با قدرت تفکر و منعطف هستند. زمینههای شغلی این رشتهپزشکان میتوانند پس از گذراندن دورههای فوق، به تشخیص و درمان بیماران در مطبهای شخصی، درمانگاهها و بیمارستانها بپردازند، یا میتوانند در امور پژوهشی و تحقیقی در رابطه با بیماریهای مختلف مشارکت کنند و یا بهعنوان سرپرست و مدیر مراکز درمانی و بهداشتی مشغول بکار شوند. ادامه تحصیل در مقاطع بالادانشجویان این رشته بعد از قبولی در امتحان پذیرش دستیاری سراسری کشور میتوانند در رشتههای تخصصی ادامه تحصیل دهند. هر پزشک عمومی پس از چند سال تحصیل در یکی از رشتههای تخصصی متخصص آن رشته میشود. هر متخصص پس از گذراندن دو تا سه سال دیگر بهعنوان فوق تخصص یک رشته زیرگروه آن رشته تخصصی شناخته میشود که ادامهی تحصیل در تمامی این مقاطع در حال حاضر در داخل کشور امکانپذیر است. سایر دورههای آموزشی برای پزشکان متخصص که طول دورهی آنها کمتر از دو سال است، دورههای فلوشیپ یا تکمیل تخصص گفته میشوند. پیاچدی (PHD) مدرک دکترای ناپیوسته در رشتههای علوم پایه پزشکی است، فعالیت این افراد بیشتر غیربالینی و در فعالیتهای دانشگاهی، تحقیقی و تدریس است. آیا رشته پزشکی برای همه مناسب است؟قبل از انتخاب لازم است به بعضی نکات مهم پیرامون قبولی در این رشته پرطرفدار بپردازیم. قبولی در رشته پزشکی علاوه بر علاقه، به استعداد و تواناییهای فرد نیز نیاز فراوانی دارد. یک دانشجوی رشته پزشکی باید از همان ابتدای تحصیل توانایی زندگی و حضور در مراکز درمانی و بیمارستانی کنار بیماران را داشته باشد و این عوامل روی سلامتی، روحیه و علاقهی او تأثیر نامطلوب و منفی نگذارند. بیشتر افرادی که در کنکور تجربی شرکت میکنند رؤیای رشته پزشکی را در سر دارند و برای قبولی در این رشته تلاش میکنند؛ اما با توجه به تعداد بالای افراد شرکتکننده، دانشآموزان باید برای رسیدن به این هدف بزرگ تلاش فراوانی بکنند و وقت زیادی را به مطالعهی قبل کنکور اختصاص دهند تا بتوانند بین رقبای دیگر امکان موفقیت داشته باشند. استفاده از یک مشاوره خوب، مدیریت زمان، بهرهگیری درست از منابع غیردرسی و … همه در قبولی نقش مهمی دارند. تنها قبولی در کنکور نمیتواند ضامن موفقیت فرد باشد. یک دانشجوی پزشکی باید آمادگی کافی برای مطالعه و تحقیق و پژوهش از خود نشان دهد، یعنی اگر دانشجوی این رشته تنها برای نام «دکتری» وارد این رشته شود و تلاش و کوشش و علاقهای نداشته باشد حتی نمیتواند مدرک اولیه و دکتر عمومی خود را به دست آورد. دورههای درسی این رشته طولانی هستند و دانشجو باید توانایی مطالعه و یادگیری دروس این رشته سخت را داشته باشد تا بتواند به موفقیت برسد. :: برچسبها: قبولی , رشته , پزشکی , :: بازدید از این مطلب : 86 نوشته شده توسط : پزشک و درمان
سوالات رایج درباره تحصیل در پزشکیتحصیل در رشته پزشکی به چه کسانی توصیه میشود؟با توجه به موراد گفته شده در خصوص مراحل تحصیل پزشکی، تحصیل در این رشته به افرادی توصیه میشود که تلاش و پشتکار زیادی داشته و از طولانی بودن این دوره خسته نمیشوند. علاوه بر این، روحیه افرادی که در رشته پزشکی تحصیل میکنند، متفاوتتر از سایر افراد است. چرا که در حین تکمیل دوره تحصیلی و دوران کاری، فرد با مشکلات و بیماریهای مختلفی در افراد از کوچک تا بزرگ، مواجه میشود. در نتیجه باید بهطور کامل فرد به خود مسلط باشد و بدون تحتی تأثیر ثرار گرفتن از عوامل بیرونی، به دنبال روشی جهت درمان و بهبود روحیه فرد بیمار باشد. اخلاق، یکی دیگر از مهمترین فاکتورهایی است که یک پزشک باید دارا باشد. همه ما این تجربه را داشتهایم که برای درمان نزد پزشکی برویم که علیرغم تخصص و دانش بسیار بالا، رفتار خوبی با ما نداشتهاست! این مسئله در دراز مدت میتواند آسیبهای جدی به وجهه حرفه ای چنین پزشکی وارد کند؛ بنابراین، در صوتی که قصد ادامه تحصیل در رشته پزشکی دارید، باید هم به اندازه کافی صبور باشید و هم این مسئله را درک کنید که فرد مراجعه کننده، نه تنها از لحاظ جسمانی بلکه از لحاظ روحی در شرایط خوبی به سر نمیبرد. درآمد رشته پزشکی چقدر است؟میزان درآمد یکی دیگر از مهمترین سوالاتی است که در جلسه مشاوره رایگان کنکور به آن پرداخته میشود. اما این پاسخ این سؤال برای دانش آموزانی که قصد ادامه تحصیل در رشته پزشکی را دارند، حیاتی تر است. چرا که تقریباً باید ۷ سال را بدون حقوق سپری کنند! در دوره انترنی، مقدار هزینه مشخص و البته ناچیزی به عنوان حقوق برای دانشجویان در نظر گرفته میشود. اما این مقدار، آن قدری نیست که شما با استفاده از آن یک زندگی را اداره کنید. اما بعد از پایان دوره تحصلیتان، شما میتوانید با شروع فعالیت رسمیتان، لذت درآمد بالا را تجربه کنید؛ که البته میزان این درآمد به عوامل مختلفی، مانند محل کار، میزان تخصص، میزان تجربه و … دارد! پس اگر خواهان درآمد بالایی هستید، برای رسیدن به آن باید یک دوره ۷ ساله را به خوبی پشت سر بگذارید. ادامه تحصیل در مقاطع بالاتر پزشکی چگونه خواهد بود؟در صورتی که شما ۷ سال گفته شده را با موفقیت پشت سر بگذارید و قصد داشته باشید در یکی از رشتههای تخصصی پزشکی ادامه تحصیل دهید، باید ابتدا یک دوره طرح را در یک منطقه محروم سپری کنید. بعد از آن باید در یک آزمون دستیاری شرکت کنید. در این آزمون میتوانید رشته مورد علاقه تان را انتخاب کرده و با کسب نمره بالا در آن، دوره ادامه تحصیل در مقاطع بالاتر پزشکی را شروع کنید. پزشکی چند ترم است؟
داوطلب های کنکور تجربی که وارد رشته پزشکی می شوند ، از زمان ورود به دانشگاه تا زمان دریافت مدرک تخصص ، حداقل ۱۵ سال زمان لازم دارند (۷ سال پزشکی عمومی + ۲ سال طرح پزشکی + ۴ سال تخصص + ۲ سال طرح تخصص) البته آقایان باید خدمت سربازی را نیز در نظر بگیرند. :: برچسبها: تحصیل , پزشکی , :: بازدید از این مطلب : 98 نوشته شده توسط : پزشک و درمان
گرفتن فشار خون بصورت صحیح و علمی یکی از مهمترین مهارتهایی است که پزشکان و پرستاران در دوران تحصیل خود باید فراگیرند. فشار خون یکی از مهمترین اجزای علائم حیاتی بدن است که حتماً در بخش معاینات بالینی باید ثبت شود. در این مقاله به آموزش اندازهگیری صحیح و علمی فشار خون با دستگاههای عقربهای، جیوهای و دیجیتال به روش استفاده از گوشی پزشکی یا نبض میپردازیم و تلاش میکنیم که دانشجویان و کارآموزان را با روشهای صحیح و برخورد درست با بیماران جهت سنجش فشار خون آشنا کنیم. اهمیت اندازهگیری فشار خونپیش از صحبت درباره روشهای توصیه شده برای اندازهگیری دستی فشار خون باید اطلاعات تازهای را که پیرامون ارتباط فشار خون واقعی بیمار با روشهای اندازهگیری فشار خون در خانه، مطب و دستگاههای قابل حمل دیجیتال به دست آمدهاند، مرور کنیم. فشار خون واقعی بیمار، میانگین فشار خون اندازهگیری شده در طول روزها یا هفته هاست. همچنین متخصصان نگرانیهایی را نیز در مورد اعتبار روش معمول خواندن فشار خون در مطب بوسیله پزشکان و دیگر صاحبان حرفههای بهداشتی مطرح کردهند. به دلیل شیوع بالای فشار خون، خطاهای رخ داده در تشخیص فشار خون در مطب، تهدیدی جدی را متوجه تصمیمگیریهای بالینی نموده است. خطای اندازهگیری، نوسانات فیزیولوژیک و طبیعی فشار خون و اضطراب و شاخصههای موقعیتی، همگی ارتباط فشار خون اندازهگیری شده در مطب و فشار خون واقعی بیمار را تحت تأثیر قرار میدهند. روشهای گرفتن فشار خون در خانه و مطبروش های گرفتن فشار خون در خانه و بصورت قابل حمل دقیقتر بوده و نسبت به روشهای مرسوم اندازهگیری در مطب بهتر میتوانند بیماری های قلبی – عروقی و آسیب ارگانهای حیاتی نظیر کلیه، مغز و قلب را پیشگویی کنند. پایش سیار فشار خون کاملاً خودکار بوده و امکان ثبت فشار خون را در یک بازه زمانی طولانی تر فراهم میکند. یک سری ابزارهای خودکار اندازهگیری فشار خون در مطب وجود دارند که نوسانات طبیعی امواج فشار شریانی را حس کرده و براساس یک سری الگوریتمهای تجربی، فشار دیاستولی را تخمین میزنند. این ابزارها می توانند در ۵ نوبت یا بیشتر فشار خون را اندازهگیری کرده و مقادیر حاصله را به صورت جداگانه یا میانگین نشان دهند. این ابزارهای نوسانسنج نویدبخش جایگزینی روش های دستی اندازهگیری فشار خون که براساس سمع توسط پزشک هستند میباشند. این دستگاهها خطای فردی را حذف کرده، اثر روپوش سفید را کاهش داده و دفعات سنجش فشار خون را افزایش میدهند. تعریف فشار خون نرمال و بالامیزان نرمال فشار خون برای اندازهگیریهای انجام شده در خانه و اندازهگیری توسط دستگاه های خودکار ۸۵ / ۱۳۵ میلیمتر جیوه است که پایینتر از مقادیر اندازهگیری شده در مطب میباشد. در حال حاضر، اجماعی در مورد شرایط، زمانبندی یا تعداد دفعات مورد نیاز اندازهگیری فشار خون برای طبقهبندی بیماران وجود ندارد. تقسیمبندی پرفشاری خون بر اساس انجمن قلب امریکا بدین صورت است:
روشها و تکنیکهاتکنیک نامناسب اندازهگیری، شامل گرد کردن مقادیر اندازهگیری شده به سمت صفر، اضطراب در حین اندازهگیری فشار خون، وجود پزشک یا پرستار، و حتی تشخیص قبلی فشار خون همگی میتوانند به نحو چشمگیری خوانش اندازهگیری دستی فشار خون در مطب را تحت تاثیر قرار دهند. پژوهشها نشان میدهند که فشار خون بالای ناشی از اثر روپوش سفید میتواند نوعی پاسخ اضطرابی موقعیتی باشد، زیرا به نظر نمیرسد که این افراد دچار اضطراب عمومی باشند. بنابراین بهترین کار میانگین گرفتن از چندین نوبت اندازهگیری فشار خون است. چنانچه فشار خون در ۲ نوبت اندازهگیری شود، دقت اندازهگیری، چه در کلینیک و چه در خانه به طور چشمگیری افزایش مییابد؛ با افزایش نوبتهای اندازهگیری به ۴ بار، این دقت باز هم افزایش پیدا میکند. انواع فشارسنجها: جیوهای، عقربهای و دیجیتالبرای تشخیص افزایش فشار خون، استفاده از یک ابزار دقیق حیاتی است. در حال حاضر سه نوع وسیله برای اندازهگیری فشار خون در دسترس است: عقربهای، جیوهای و دیجیتال (الکترونیکی). همچنین اخیراً دستگاههایی وارد بازار شدهاند که ویژگیهای فشارسنجهای دستی را با فشارسنجهای دیجیتال ترکیب کرده و به آنها دستگاههای هیبریدی گفته میشود. در دستگاه هیبرید، ترکیبی از ویژگیهای دستگاههای الکترونیکی و دستی به کار گرفته شده است. در این دستگاهها، ستون جیوه با یک نشانگر الکترونیکی فشار جایگزین شده است؛ این نشانگر می تواند فشار خون را به صورت ستون جیوه، عقربهای یا به شکل دیجیتال نمایش دهد. فشارسنجهای جیوهایدر برخی مطبها همچنان از کافهای جیوهای برای سنجش فشار خون استفاده می شود، هرچند در برخی مناطق این کافها دیگر برای فروش عرضه نمیشوند. صاحب نظران توصیه میکنند که همچنان می توان از این فشارسنجها، در صورتی که به نحو مطلوبی در مقابل صدمات محیطی محافظت شده باشند (با توجه به خطر آلودگی محیط با جیوه)، به صورت روتین برای اندازهگیری فشار خون در مطب استفاده کرد. فشارسنجهای جیوهای دقیقترین نوع فشارسنج هستند و از آنها برای سنجش دقت سایر فشارسنجها (عقربهای و دیجیتال) استفاده میشود. فشارسنجهای عقربهایاین فشارسنجها نیز جزو انواع دستی هستند که بجای ستون جیوه، دارای یک عقربه برای نشان دادن فشار خون میباشند. فشارسنجهای عقربهای بوسیلهی انواع جیوهای کالیبره میشوند و دقتشان اندکی کمتر از انواع جیوهای است. فشارسنجهای دیجیتالاین فشارسنجها که امروزه به شکل گستردهای در خانهها مورد استفاده قرار میگیرند میتوانند بصورت خودکار فشار سیستولیک و دیاستولیک بیمار را تشخیص دهند و ثبت کنند. از آنجایی که کار با این نوع فشارسنجها راحت است، استفاده از آنها روز به روز بیشتر میشود. دقت فشارسنجهای دیجیتال معمولا کمتر از انواع جیوهای و عقربهای است و فشارهای بسیار بالا یا بسیار پایین را نمیتوانند به خوبی اندازهگیری کنند. با این وجود برای اندازهگیری فشار خون در خانه بسیار مناسب هستند و به بیماران پیشنهاد میشود که با این فشارسنجها فشار خون خود را در خانه کنترل کنند. اندازهگیری فشار خون در خانهبسیاری از بیماران فشار خون خود را در خانه پایش میکنند. به بیماران آگاهی دهید که چگونه مناسبترین کاف بازو را برای استفاده در خانه انتخاب کرده و آن را تنظیم کنند. پایش فشار خون از طریق مچ دست و انگشتان محبوبیت زیادی یافته است، اما دقت بالایی ندارد. فشار سیستولیک در سرخرگهای دیستالتر (انتهایی) بالاتر است، در حالی که فشار دیاستولی پایین تر میباشد. چنانچه اندازهگیری فشار خون از طریق مچ دست و انگشتان در سطح قلب انجام نشود، به علت اثرات هیدروستاتیک تفاوت موقعیت مچ دست و انگشتان نسبت به قلب، اندازهگیری با خطاهای بیشتری مواجه می شود. ویژگیهای کاف فشارسنج مناسبعرض کیسه بادشوندهی كاف باید حدود ۴۰ درصد محيط قسمت فوقانی بازو باشد (تقريباً بین ۱۲ تا ۱۴ سانتیمتر در بالغین متوسط). طول کيسه بادشوندهی كاف باید حدود ۸۰ درصد محيط قسمت فوقانی بازو باشد (به حد کافی بلند باشد تا دور بازو را بپوشاند). كاف استاندارد ۱۲ در ۲۳ سانتیمتر است که برای بازوهایی با محیط حداکثر ۲۸ سانتیمتر مناسب است. اگر کاف بیش از حد کوچک باشد، فشارخون بالاتر نشان داده خواهد شد و اگر بیش از حد بزرگ باشد، فشارخون در بازوهای کوچک پایینتر نشان داده خواهد شد. روش گرفتن دقیق فشار خونقبل از ارزیابی فشارخون، شما باید چندین مرحله را طی کنید تا مطمئن شوید که اندازهگیری شما از دقت کافی برخوردار خواهد بود. تکنیک مناسب مهم است و موجب کاهش اشتباهات مربوط به بیمار یا فرد معاینهکننده، ابزار معاینه و شیوه انجام کار میشود. مراحل اندازهگیری صحیح فشار خونآماده کردن بیمار
شروع سنجش فشار خون
نکات مهم درباره اندازهگیری فشار خون
جمعبندی: اندازهگیری فشار خونفشار خون یکی از مهمترین اجزای علائم حیاتی است که باید توسط پزشک و پرستار اندازهگیری و ثبت گردد. گرفتن فشار خون بطور صحیح و علمی یکی از مهمترین مهارتهایی است که پزشکان باید فراگیرند. امروزه از فشارسنجهای جیوهای، عقربهای و دیجیتالی برای پایش فشار خون استفاده میشود. اندازه گیری فشار خون در خانه بسیار مهمتر از اندازهگیری آن در مطب است و میتواند ابتلا به اختلالات قلبی – عروقی، کلیوی و مغزی را بهتر پیشگویی کند. :: برچسبها: آموزش , گرفتن , فشار خون , پزشکی , :: بازدید از این مطلب : 299 نوشته شده توسط : پزشک و درمان
دانلود رایگان کتاب بیوشیمی مرور مصور لیپینکات پزشکی 2017 ویرایش 7 (Lippincott Illustrated Reviews Biochemistry) با فرمت pdf (پی دی اف) و لینک مستقیم. کتاب بیوشیمی لیپینکات یک کتاب بیوشیمی پزشکی بسیار ارزشمند است که در کنار سایر کتاب های بیوشیمی توانسته است جایگاه مناسبی را پیدا کند. این کتاب از جمله کتاب های رفرنس دانشجویان پزشکی علوم پایه می باشد. آخرین ویرایش این کتاب مربوط به سال 2017 بوده که توسط انتشارات ولترز کلوور در 1716 صفحه چاپ شده است و با فرمت پی دی اف و به رایگان برای دانلود در اختیار شما قرار گرفته است. کتاب بیوشیمی لیپینکات : معرفی و ویژگی هاکتاب بیوشیمی مروری مصورلیپینکات یکی از مناسب ترین کتاب های بیوشیمی می باشد که توانسته است با زبانی گویا و با نثر بسیار ساده و تصاویری خلاصه و با کیفیت در کنار سایر کتاب های بیوشیمی از جمله بیوشیمی هارپر و بیوشیمی لنینجر جایگاه مناسبی برای خود پیدا کند. یکی از محاسن این کتاب مورد استفاده بودن آن برای کلیه سطوح بیوشیمی ( پایه، پزشکی و بالینی) می باشد. در پایان هر فصلی یک نقشه تفهیمی و کاربردی از کلیه مطالب آن فصل آورده شده است و نیز این کتاب با حجم کم ولی مطالب کیفیتی بالا تدوین گردیده است. نکته مهمی که درباره کتاب بیوشیمی لیپینکات وجود دارد این است که به گفته نویسنده این کتاب، هماهنگی و خلاصه ضروریات بیوشیمی بالینی برای دانش آموختگان متخصص در زمینه های مرتبط با سلامتی که در حال آماده شدن برای آزمون های پزشکی هستند نیز موجود است. همچنین این کتاب مناسب کسانی است که قصد مرور کردن با به روز کردن اطلاعات خود را در زمینه رو به گسترش علوم پزشکی و بخصوص بیوشیمی دارند. کتاب بیوشیمی مروری مصور از اطلاعات فشرده، به صورت رئوس مطالب همراه با اشکال خلاصه وار و سؤالات تمرینی برای آموزش این مطالب پیچیده استفاده کرده است. سرفصل های کتابکتاب بیوشیمی لپینکات 2017 ویرایش 7 که به رایگان برای دانلود قرار داده شده است دارای 7 بخش اصلی 34 فصل است. برخی از سرفصل های این کتاب عبارتند از:
در ادامه می توانید کتاب بیوشیمی مروری مصور لیپینکات 2017 ویرایش 7 را به رایگان و با لینک مستقیم و فرمت پی دی اف pdf دانلود کنید. اطلاعات و دانلود کتاب
دریافت کتاب:: برچسبها: دانلود , رایگان , کتاب , بیوشیمی , مرور مصور , لیپینکات , پزشکی , :: بازدید از این مطلب : 122 نوشته شده توسط : پزشک و درمان
دانلود رایگان کتاب درسنامه و اطلس بافت شناسی پایه جان کوئیرا 2018 ویرایش 15 (Junqueira’s Basic Histology Text and Atlas) با لینک مستقیم و فرمت pdf (پی دی اف). کتاب بافت شناسی جان کوئیرا، کتابی بسیار ارزشمند در زمینه بافت شناسی برای علوم پایه می باشد که متاسفانه با درسنامه فارسی بافت شناسی سلیمانی راد جایگزین شده است، اما با این وجود همچنان ارزش خود را حفظ کرده است و بسیاری از دانشجویان برای مطالعه درس بافت شناسی از این کتاب و اطلس آن استفاده می کنند. آخرین ویرایش این کتاب مربوط به سال 2018 بوده که توسط انتشارات مک گروهیل در 573 صفحه چاپ شده است و با فرمت پی دی اف و به رایگان برای دانلود در اختیار شما قرار گرفته است. معرفی کتاب بافت شناسی جان کوئیراکتاب بافت شناسی پایه جان کوئیرا با دقت و اطمینان کامل و با استفاده از آخرین پژوهش ها در زمینه بافت شناسی انجام گرفته است. نویسنده این کتاب از استادان بنام علوم آناتومی و زیست شناسی سلولی دانشکده پزشکی دانشگاه ایندیانای آمریکای شمالی می باشند، و وسعت اطلاعات ایشان در بیولوژی سلولی معروفیت دارد. در اهمیت این کتاب، همین بس که با آن که اصل کتاب به زبان اسپانیولی است، تقریبا به تمام زبان های علمی برای دانشکده های پزشکی جهان ترجمه شده و خصوصا متن انگلیسی آن بن مایه اغلب ترجمه ها است. کتاب بافت شناسی پایه جان کوئیرا یک متن کلاسیک برای یادگیری بافت شناسی در رشته های علوم پزشکی است. نویسنده به راحتی دانشجو را از علوم پایه به طرف تفكر بالینی سوق می دهد. مؤلف در هر یک از عناوین کتاب پرسش و پاسخ های مناسبی را مطرح کرده است که راه گشای درک عمیق تر از مفاهیم کتاب هستند. کتاب با دارا بودن عکس های فراوان و زیرنویس های گویا به صورت یک اطلس در اختیار دانشجویان قرار دارد. سرفصل های کتاب بافت شناسی پایه جان کوئیرا 2018 ویرایش 15کتاب درسنامه و اطلس بافت شناسی جان کوئیرا 2018 دارای 13 فصل اصلی است که در هر فصل به بررسی بافت شناسی اندام های مختلف بدن پرداخته است. ازجمله فصول این کتاب می توان به موارد زیر اشاره کرد:
در ادامه می توانید کتاب بافت شناسی پایه جان کوئیرا 2018 ویرایش 15 شامل درسنامه و اطلس بافت شناسی را بصورت کاملا رایگان و با فرمت pdf دانلود کنید. اطلاعات و دانلود کتاب
دریافت کتاب:: برچسبها: دانلود , رایگان , کتاب , پزشکی , درسنامه , اطلس بافت شناسی پایه , جان کوئیرا , :: بازدید از این مطلب : 119 نوشته شده توسط : پزشک و درمان
ایدیوسنکراتیک (idiosyncratic) به معنی یک ویژگی غیرطبیعی فرد است. ایدیوسنکرازی (idiosyncrasy) صرفا یک عبارت پزشکی نیست بلکه به هر اتفاق یا ویژگی غیر معمولی گفته می شود. در ادامه به بررسی معنی این عبارت در پزشکی و داروسازی (عوارض دارویی)، روان شناسی و روان پزشکی می پردازیم. معنی اثر ایدیوسنکراتیک در پزشکی چیست؟ما انسان ها از نظر ساختار و فیزیولوژی بدنی بسیار مشابه یکدیگر هستیم اما این تشابه ۱۰۰ درصد نیست. اما باید بدانید که تفاوت های فیزیولوژیکی و عملکردی در بدن می تواند باعث شود که یک بیماری در افراد مختلف علائم متفاوتی ایجاد کند و حتی با داروهای متفاوتی درمان شود. ایدیوسنکرازی به معنی همین تفاوت های خاص است که باعث می شود یک بیماری در برخی افراد علائم عجیب و جدیدی ایجاد کند که مشابه شخص دیگری نیست که به آن ها علائم ایدیوسنکراتیک گفته می شود. اثر ایدیوسنکراتیک دارویی چیست؟اثرات یا عوارض ایدیوسنکراتیک دارویی به عوارضی گفته می شود که بدون دلیل مشخص و بطور ناگهانی به دنبال مصرف دارو در فرد ایجاد می شوند. این اثرات یا عوارض وابسته به دوز دارو نیستند و بسیار نادر هستند و علت ایجاد آن ها مشخص نیست. واکنش ایدیوسنکراتیک دارویی، جزو عوارض خطرناک یک داروست که به هیج وجه قابل پیش بینی نیست. پزشک و داروساز نمی دانند که این عوارض ممکن است در چه کسی یا در اثر چه دوزی از دارو ایجاد شوند. دقت کنید که اثر ایدیوسینکراتیک با مسمومیت دارویی کاملا متفاوت است. مسمومیت دارویی به دلیل مصرف دوز بالای داروست حال آن که عوارض ایدیوسنکراتیک ارتباطی با دوز مصرفی ندارد. ایدیوسنکرازی در روانشناسی و روانپزشکیایدیوسنکراتیک در علم روانشناسی و روانپزشکی به معنی ویژگی های خاص روانی یک شخص است. در علم رفتارشناسی می تواند نشان از رفتارهای عجیب یا خاص و واکنش هایی که یک شخص به موقعیت های مختلف نشان می دهد، باشد. :: برچسبها: ایدیوسنکراتیک , پزشکی , داروسازی , :: بازدید از این مطلب : 68 نوشته شده توسط : پزشک و درمان
معرفی رشته پاتولوژی در پزشکیحتما تا بحال اسم پاتولوژی به گوشتان خورده است و از خود پرسیده اید که پاتولوژی یعنی چه؟ آزمایشات پاتولوژی چه هستند و رشته پاتولوژی در پزشکی چه کاربرداری دارد و تفاوت آن با فیزیولوژی در چیست. در ادامه ما به عنوان پزشک به شما توضیح می دهیم که این رشته چیست و چه کاربردی دارد. معنی لغوی پاتولوژی چیست؟واژه پاتولوژی یا آسیب شناسی به معنای مطالعه درد و رنج است (در یونانی pathos به معنی درد و رنج و logos به معنی مطالعه است). اما هنگامی که این واژه را در پزشکی مدرن به کار می بریم، منظور مطالعه بیماری است. نظر ویرشو مبنی بر اینکه بیماری در سطح سلولی آغاز می شود قطعا صحیح بوده است، ولی امروزه می دانیم که اختلالات سلولی ریشه در تغییرات مولکولی (ژن ها، پروتئین ها و غیره) دارند و آنها هستند که بقا و رفتار سلول ها را تحت تأثیر قرار می دهند. بنابراین اساس آسیب شناسی مدرن (علم پاتولوژی)، فهم اختلالات سلولی و مولکولی است که باعث ایجاد بیماری ها می شوند. ذکر این اختلالات در زمینه عملکرد و ساختار طبیعی سلول کمک کننده خواهد بود که مضمون علم را تشکیل می دهد. تفاوت پاتولوژی با فیزیولوژیهدف علم پاتولوژی یا آسیب شناسی مطالعه بیماری و اختلالات بدن است. پاتولوژی به اختلالات در سطح سلولی و مشکلات و بیماری هایی که بدن با آن ها رو به رو می شود می پردازد. درصورتی که فیزیولوژی به بررسی مکانیسم عملکرد طبیعی و سالم سلول های بدن و بطور کلی بدن انسان می پرداز. آزمایشات پاتولوژی چه هستند؟آزمایشات پاتولوژی به هر آزمایشی که به بررسی اختلال عملکرد بدن بپردازد آزمایش پاتولوژی گفته می شود. همه آزمایش ها در آزمایشگاهی که تحت نظارت یک پزشک پاتولوژیست است انجام می شود. آزمایشات از آزمایش معمول خون گرفته تا نمونه برداری از بافت های سرطانی (بیوپسی ها) و مشاهده نمونه ها در زیر میکروسکوپ توسط پاتولوژیست را شامل می شوند. تشخیص بیشتر سرطان ها و بیماری ها با مشاهده سلول های نمونه برداری از بافت درگیر در زیر میکروسکوپ انجام می شود. بنابراین پاتولوژیست، تشخیص دهنده قطعی بسیاری از بیماری هاست. :: برچسبها: رشته , پاتولوژی , پزشکی , :: بازدید از این مطلب : 84 نوشته شده توسط : پزشک و درمان
مثانه عصبی یا مثانه نوروژنیک بیماری است که در آن عمل ذخیره، تخلیه و کنترل ادرار توسط مثانه به علت بیماری در مراکز عصبی دچار اختلال شده است. اختلال مثانه عصبی (مثانه نوروژنیک)مثانه اندامی توخالی در لگن یا قسمت تحتانی شکم است. مثانه دو کارکرد مهم دارد:
وقتی شرایط نورولوژیک (دستگاه عصبی) بر مثانه تاثیر میگذارند عارضهای به نام مثانه نوروژنیک یا اختلال عصبی مثانه را به وجود می آورند. دو نوع اصلی مشکلات کنترل مثانه وجود دارد که با مثانه نوروژنیک در ارتباط هستند. براساس اعصاب درگیر و ماهیت آسیب دیدگی، مثانه یا دچار بیش فعالی (مثانه اسپاستیک یا به شدت انعکاسی) یا کم فعالی میشود (مثانهای که شل شده یا هیپوتونیک) عارضه مثانه عصبی میتواند در روند امور روزمره شما اختلالات زیادی ایجاد کند زیرا شما مرتب مجبور به تخلیه مثانه خود میشوید. این اختلال در ابتدا و در موارد خفیف میتواند با روشهایی چون تمرینات کیگل و رژیم غذایی مناسب درمان شود، اما در بعضی بیماران این اختلال به حدی است که تغییر رژیم غذایی و تمرینات جوابگو نیست و باید اقدام به جراحی کنند. علت ایجاد مثانه عصبیمثانه نوروژنیک ممکن است عارضهای مادرزادی باشد (در هنگام تولد وجود داشته باشد) نقایص مادرزادی که ممکن است علت مثانه عصبی باشند، عبارتند از:
بیرون زدگی نخاع یا اسپاینابیفیدا (میلومننژوسل)این اختلال ممکن است زمانی روی دهد که ستون فقرات جنین در ماه اول بارداری به درستی تشکیل نشده باشد. نوزادانی که با میلومننژوسل به دنیا میآیند در اغلب اوقات دچار فلج یا ضعف هستند که میتواند بر نحوه کارکرد مثانه تاثیر بگذارد. عدم تشکیل ساکروماین عارضهای است که در آن، بخشهایی از قسمت تحتانی ستون فقرات وجود ندارند. فلج مغزیفلج مغزی عبارت است از گروهی از اختلالات مزمن یا درازمدتی که باعث تضعیف توانایی فرد برای کنترل حرکات بدن و وضعیت ایستادن میشود. مشکلی که باعث فلج مغزی شده ممکن است در هنگامی روی داده باشد که نوزاد هنوز در داخل رحم بوده یا پس از تولد ایجاد شده باشد. فلج مغزی، همواره در سال اول پس از تولد کودک قابل شناسایی نیست. شرایط و بیماریهایی که میتوانند باعث مثانه نوروژنیک شوند عبارتند از:
علایم اختلال مثانه نوروژنیکشایعترین علایم مثانه نوروژنیک، ناتوانی برای کنترل دفع ادرار است. سایر علایم عبارتند از:
بیماری مثانه عصبی تشخیص مثانه عصبی چگونه است؟پزشک برای تشخیص مثانه عصبی فرد را معاینه میکند و ممکن است تستهای مختلفی برای دستگاه عصبی و مثانه درخواست کند تا بتواند مثانه نوروژنیک را تشخیص دهد. این موارد عبارتند از:
مطالعات یورودینامیکاین تستهای عملکرد مثانه به میزان توانایی مثانه در نگهداشتن و ذخیره ادرار، فشار داخل مثانه، وضعیت جریان ادرار و وضعیت تخلیه مثانه زمانی که پر شده است می پردازند. حس گرهای ویژه ممکن است روی سطح پوست در نزدیکی میزراه (لوله ای که ادرار از طریق آن عبور میکند) یا رکتوم گذاشته شوند تا مشخص شود عضلات و اعصاب این بخش از بدن آیا به درستی کار میکنند یا خیر. سیستوسکوپیپزشک ممکن است این عمل را برای بررسی داخل مثانه و میزراه با استفاده از تلسکوپهای کوچک (سیستوسکوپ) انجام دهد. روشهای درمان اختلال عصبیمهمترین روشهای درمان مثانه نوروژنیک عبارتند از:
پاکسازی با کاتاترگذاری متناوب (CIC)کاتاترها یا سوندها عبارتند از لولههای نازک انعطافپذیری که میتوان آن را از طریق میزراه وارد مثانه کرده و ادرار را خارج نمود. درمان دارویی اختلال مثانه عصبیداروهای درمان مثانه عصبی عبارتند از داروهای آنتی کولینرژیک (اکسی بوتینین، تولترودین و موارد دیگر) تزریق سم بوتولونیوم A (بوتاکس)پزشک بوتاکس را در مثانه یا دریچه های ادراری (اسفنگترها) تزریق میکند. تقویت مثانه (سیستوپلاستی تقویتی)در این روش جراحی، بخش هایی از روده (کولون سیگموئید) برداشته شده و به دیواره مثانه متصل میشود. به این ترتیب فشار داخلی مثانه کاهش و توانائی آن برای ذخیره سازی ادرار افزایش پیدا میکند. درمان مثانه عصبی تغییرات سبک زندگیبرای بسیاری از بیمارانی که دچار آسیبهای عصبی خفیفتر شدهاند، اولین گزینههای درمانی تغییرات در سبک زندگی هستند. چنین تغییراتی در سبک زندگی باعث کنترل علایم شما خواهند شد. این تغییرات عبارتند از:
تخلیه تاخیری ادراردر ابتدا چند دقیقه دفع ادرار را به تاخیر میاندازید سپس به آهستگی این زمان را به چند ساعت میرسانید به این ترتیب یاد میگیرید با تمایل برای تخلیه ادرار حتی زمانی که احساس اضطراب دارید مقابله کنید. اختلال مثانه نورولوژیک تخلیه ادرار برنامه ریزی شدهدر این روش، از یک برنامه روزانه برای رفتن به توالت استفاده میکنیم. به جای اینکه هر وقت احساس دفع ادرار داشتید به توالت بروید. در زمانهای مشخص در طول روز این کار را انجام میدهید. بر اساس دفعات استفاده شما از توالت، پزشک معالج شما ممکن است از شما بخواهد این کار را هر ۲ تا ۴ ساعت صرف نظر از حس دفع ادرار انجام دهید. انقباضات سریعمیتوانید با استفاده از این روش، حس ضرورت دفع ادرار را کمتر کنید. برخی این روش را انقباضات سریع مینامند چون در این روش شما به سرعت عضلات ناحیه لگن را چندین بار تحت فشار قرار داده و آزاد میکنید. وقتی که حس ضرورت دفع ادرار ایجاد شد عضلات ناحیه کف لگن خود را تحت فشار قرار داده و آزاد کنید و این کار را با بالاترین سرعتی که میتوانید انجام دهید. انجام این تمرین چند بار پشت سر هم زمانی که احساس میکنید باید از توالت استفاده کنید توصیه میشود. به این ترتیب، پیامهایی به دستگاه عصبی شما فرستاده شده و از آنجا به مثانه برگردانده میشود تا فرآیند فشار دادن را متوقف کنید. وقتی که فشردن مثانه متوقف شد و شل شدن آغاز گردید، حس دفع ادرار شما باید کمتر شود. وقتی این تمرین را انجام میدهید میتوانید در وضعیت ثابتی قرار گرفته و تمرکز خود را فقط روی فشردنهای سریع قرار دهید. پزشک شما میتواند با جزئیات بیشتری این روش را برایتان تشریح کند. دفترچه یادداشت مثانهیادداشت کردن دفعات استفاده از توالت برای مدت کوتاه در چند روز میتواند به شما و پزشکتان کمک کند درک درستی از علائم داشته باشید. دفترچه یادداشت مثانه میتواند چیزهایی را نشان دهد که باعث میشوند علایم شما بدتر گردد برای مثال این مساله که آیا علائم شما بعد از خوردن یا نوشیدن انواع خاصی از غذاها بدتر میشود، آیا وقتی به اندازه کافی مایعات نمینوشید تشدید میشوند؟ تغییرات رژیم غذائیکاهش وزن و محدود کردن مصرف مواد تحریک کننده مثانه و نوشیدنیها میتواند مفید واقع شود. ممکن است بخواهید از مصرف قهوه، چای، الکل، نوشابه، و سایر نوشیدنیهای گازدار، مرکبات و غذاهای پرادویه، اجتناب کنید. برخی بیماران ممکن است هنگام استفاده از گزینههای درمانی مربوط به تغییر سبک زندگی، تغییراتی را مشاهده کنند با این حال بسیاری ممکن است نیاز به درمانهای بیشتری داشته باشند تا با بهبود علائم روبرو شوند. درمان تعدیل عصبی برای مثانه نورولوژیکاین روش درمان مثانه عصبی به گروهی از درمانها اشاره دارد که طی آنها از انتقال جریان الکتریسیته یا دارو به اعصاب استفاده میشود. درمان تعدیل عصبی شامل موارد زیر است:
تعدیل عصبی خاجیاز این روش برای بیمارانی استفاده میشود که مثانه بیش فعال داشته و تغییرات سبک زندگی یا داروها به آنها کمکی نکرده است. اعصاب ناحیه خارجی، پیامهایی را بین نخاع و مثانه منتقل میکنند. تغییر این پیامها میتواند باعث بهبود علایم مثانه بیش فعال شود. جراح یک سیم نازک را در نزدیکی اعصاب خارجی قرار میدهد سپس سیم به یک دستگاه کوچک که با باطری کار میکند و زیر پوست شما قرار داده شده وصل میشود. این دستگاه پالسهای الکتریکی بیخطری به مثانه میفرستد تا جلوی پیامهای بدی که ممکن است باعث بیشفعالی مثانه شوند را بگیرد. تحریک عصب تیبیا از طریق پوستدر این روش تبدیل عصبی، یک سوزن داخل عصب پای شما به نام عصب تیبیا گذاشته میشود. سپس این سوزن به دستگاهی متصل میشود که پالسهای الکتریکی ارسال میکند. این پالسها به سمت عصب تیبیا رفته و سپس به عصب خاجی میروند. این کار در مطب پزشک انجام میشود اغلب بیماران یک دوره درمانی ۱۲ جلسهای را برای دستیابی به بهترین نتایج طی میکنند. :: برچسبها: درمان , اختلال , مثانه , عصبی , نورولوژیک , پزشکی , علوم پزشکی , :: بازدید از این مطلب : 68 نوشته شده توسط : پزشک و درمان
فلج خواب یا بختک
فلج خواب یا بختک خواب یک ناهنجاری خواب، یا رویدادی نامطلوب است که با خواب ارتباط دارد. این اتفاق درست هنگام به خواب رفتن و یا هنگام بیدار شدن در صبح، در زمانی بین خواب و بیداری، رخ میدهد. موارد شایع این مشکل با تجربههای خواب دیدن همراه هستند که دارای توهمات دیداری، شنیداری و حسی میباشند. این توهمات همگی در مرحله گذار بین بیداری و خواب رخ میدهند. تجربههایی از بختک در خواب قرنهاست که گزارش میشود و افراد با فرهنگهای مختلف دارای تجربه یکسانی از آن هستند. فلج خواب کوتاه است و خطر جانی برای فرد در پی ندارد، اما ممکن است فرد ترس و وحشت آن را به خاطر داشته باشد. فلج خواب یا بختک شاید برای شما هم اتفاق افتاده باشد که وحشتزده از خواب بپرید ولی قادر به حرکت دادن بدن خود و درست نفس کشیدن نباشید. به این حالت بختک یا فلج خواب میگویند. خوب است بدانید که فلج خواب به هیچ وجه خطرناک نبوده ولی اگر این علائم در شما تکرار شد به یک دکتر مغز و اعصاب مراجعه کنید تا با ارائه برنامه تنظیم خواب و یا تجویز دارو، خواب شب را برای شما آسان سازد. در هنگام فلج خواب (بختک) چه اتفاقی میافتد؟هنگامیکه فرد خواب است، بدن در حال استراحت است، و عضلات ارادی بدن حرکتی ندارند. این امر باعث میشود تا فرد در حین خواب دیدن آسیبی به خود وارد نکند. فلج خواب یا بختک شامل یک قطع یا اختلال (بخش بخش شدن) مرحله حرکت سریع چشم در خواب (REM) میباشد. بدن بین مرحله حرکت سریع چشم (REM) و حرکت غیر سریع چشم (NREM) میماند از این مرحله به آن مرحله در حال تغییر است. یک مرحله NREM-REM حدودا ۹۰ دقیقه طول میکشد و بیشتر زمان صرف شده در خواب برای مرحله NREM میباشد. در طی این مرحله، بدن در حال استراحت است. در طی مرحله REM چشمها به سرعت حرکت میکنند اما بدن در حال استراحت است. رویاها در این مرحله دیده میشوند. در فلج خواب، مرحله گذار و انتقال بدن به خواب REM و یا خارج شدن از آن، با مغز همگام نیست. در این زمان فرد هوشیار است درحالیکه بدن او در حالت فلج یا خواب باقیمانده است. نواحی از مغز که کار تشخیص خطرات را بر عهده دارند در این وضعیت در بالاترین وضعیت و کاماً حساس میباشند. علت بختک در خوابحمله خواب میتواند یکی از علل بختک باشد. اگر در طول روز دچار خستگی مفرط باشید حمله خواب ممکن است علت اصلی بروز این مشکل برای شما باشد. اگر فکر میکنید که احتمالا دچار این مشکل هستید با پزشک متخصص در زمینه اختلالات خواب خود صحبت کنید. علت بختک افتادن در خواب شامل موارد زیر است:
علائم بختک چیست؟علائم فلج خواب عبارتند از:
چگونه فلج خواب تشخیص داده میشود؟فلج خواب معمولا بهعنوان یک بیماری تشخیص داده نمیشود، اما درصورتیکه علائم آن نگرانکننده باشند، بهتر است به پزشک مراجعه کنید. هنگام بروز این مشکلات، مراقبتهای پزشکی میتواند کمککننده باشد:
بخواب رفتن ناگهانی در طی روز میتواند نشانهای از حمله خواب باشد، یک اختلال نادر مغزی که باعث میشود فرد در زمانهایی غیرمنتظره و نابهنگام به خواب رود یا کنترل عضلات خود را از دست بدهد. اگر استرس یا اضطرابی دراینباره وجود داشته باشد، بررسی این مشکلات ممکن است به بهبود این علائم کمک کند. تشخیص فلج خواب درمان فلج خواب یا بختکدرمان خاصی برای بختک یا فلج خواب وجود ندارد، اما کنترل استرس، داشتن الگوی منظم برای خواب و عادات صحیح خواب میتواند احتمال وقوع فلج خواب را کاهش دهد. راه های درمان فلج خواب میتواند موارد زیر باشد:
خواب کافی داشته باشیدیک راه ساده برای کاهش و کنترل بختک در خواب این است که خواب کافی داشته باشید. بهطورکلی، یعنی شما به حداقل شش ساعت خواب در شب نیاز دارید، البته معمولا هشت ساعت خواب بهتر است. به این معنا که باید خوابتان را در اولویت قرار دهید و هنگام نیاز به خواب به آن اهمیت دهید. خود را به یک برنامه زمانی برای خواب عادت دهیدخوابیدن در یک زمان مشخص در شب و نیز بیدار شدن در زمانی مشخص در روز، بدنتان را عادت میدهد که انتظار چه چیزی را داشته باشد. در این صورت، هنگامیکه ساعت رفتن به رختخواب فرا میرسد خوابآلود خواهید بود و احتمالا آسانتر به خواب بروید و خواب بهتری خواهید داشت. همچنین مشخص کردن یک راهنما (علامت) خواب میتواند به شما کمک کند. از چیزیهایی که شما را آرام میکند، مانند نوشیدن یک فنجان چای، خواندن کتاب، عبادت یا مدیتیشن استفاده کنید و این کار را هر شب قبل از خواب انجام دهید. از عادات نادرست در هنگام خواب پرهیز کنیددر حالیکه انجام برخی کارها قبل از خواب برای کمک به خواب شما حائز اهمیت است، انجام ندادن بعضی کارهای دیگر نیز اهمیت دارد. به طور مثال از مصرف کافئین و الکل خودداری کنید زیرا هر دوی آنها میتوانند تاثیری منفی روی خوابتان داشته باشند. همچنین حجم غذایی که در شب میخورید خیلی سنگین نباشد و یا قبل از خواب سیگار نکشید. دو ساعت قبل از خواب سعی کنید همه ی صفحات نمایشگر (مانند تلویزیون و موبایل) را خاموش کنید، زیرا میتوانند روی خوابتان تاثیر گذار باشند و برای رفتن به رختخواب آماده شوید. در این حین از انجام کارهایی که ممکن است بسیار تحریک کننده و برهم زننده خواب باشند، خودداری کنید. به پهلو بخوابیدبختک یا فلج خواب اغلب و در بیشتر موارد هنگام خوابیدن به پشت اتفاق می افتد. این امر شاید به این خاطر باشد که زبان به سمت عقب در گلو کشیده میشود و باعث انسداد موقتی هوا خواهد شد. در عوض، خوابیدن به پهلو میتواند احتمال رخ دادن فلج خواب را در شما کمتر کند. اگر عادت دارید به پشت بخوابید، یک جیب را به پشت لباس خواب خود بدوزید یا یک جوراب را با سنجاق به آن وصل کنید و یک یا دو توپ تنیس را در آن قرار دهید تا از این عادت جلوگیری کند. ورزش منظم داشته باشیدلازم نیست که حتما به باشگاه بروید. بهسادگی میتوانید تمرینات ورزشی سبک را در برنامهی روزانه خود جای دهید. بهطور مثال، قدم زدن در صبح ایده خوبی خواهد بود. ورزش کردن میتواند به بهتر خوابیدن شما کمک کند، البته نباید درست در زمان خواب یا زمانی بسیار نزدیک به آن ورزش کنید زیرا باعث ایجاد انرژی در بدن میشود و از این رو باعث مختل شدن خوابتان خواهد شد. حداقل چهار ساعت قبل از خواب ورزش کنید. آرامش خود را حفظ کنیداسترس میتواند چرخه طبیعی خوابتان را مختل کند و میتواند نقش بسزایی در بروز فلج خواب داشته باشد. در طول روز، زمانهایی را برای کاهش استرس خود اختصاص دهید، این کار را میتوانید با چیزهایی که شما را آرام میکند، مانند مدیتیشن، گوش دادن به موسیقی، انجام کارهای خلاقانه و یا بازی با کودکان یا یک حیوان خانگی انجام دهید. همچنین سعی کنید تا جایی که امکان دارد، استرس را در زندگی روزمرهی خود کاهش دهید. بهطور مثال اگر با تماشای اخبار دچار احساس اضطراب و استرس میشوید، سعی کنید از انجام دادن این کار خودداری کنید. استفاده از داروهای ضر افسردگیگاهی پزشک متخصص شما ممکن است برای کمک به تنظیم خوابتان، داروهای ضد افسردگی تجویز کند. از این رو باعث میشود که از موارد بروز بختک در شما کاسته شود. بسیاری از کسانی که دچار بختک یا فلج خواب میشوند درمییابند که با مصرف داروی ضدافسردگی، از تعداد دفعات بروز این مشکل در آنها کاسته میشود. کنترل فلج خواباگر دچار بختک شدید، برای کنترل آن میتوانید اقدامات زیر را انجام دهید:
درمان فلج خواب روی حرکات بدن خود تمرکز کنیددر هنگام حمله فلج خواب ممکن است دریابید که میتوانید تنها قسمتهای کوچکی از بدنتان را حرکت دهید، مانند انگشتان پا، انگشتان دست یا زبان. هرگاه توانستید حرکتی بسیار کوچک در این اندامها ایجاد کنید میتوانید از گرفتاری بختک خلاص شوید و سپس میتوانید قسمتهای دیگر بدنتان را حرکت دهید. سعی کنید مانند برنامههای ریلکسیشن، بهطور متوالی روی قسمتهای مختلف بدنتان تمرکز کنید. توجهتان را به انگشتان پا معطوف کنید و به آنها فکر کنید. سپس سعی کنید انگشتان را حرکت دهید و این حرکت را تا کف پا، پاها و دیگر قسمتها ادامه دهید. تصور کنید که در حال حرکت هستیدبرخی افراد عمدا یک حالت فلج خواب را برای خود تلقین میکنند تا به تجربههایی که اعتقاد دارند فراتر از کالبد است، دست یابند. ازاینرو تصور کردن خود در حالت حرکت یا تصور حرکات میتواند برای بیرون آمدن از فلج خواب کافی باشد. برای حفظ آرامش، روی تنفس خود تمرکز کنیدبختک در خواب میتواند با ترس یا حتی وحشت همراه باشد. برخی حتی احساس میکنند که گویا یک نفر یا چیزی در اتاق است که آنها را تهدید میکند. در صورت بروز این احساسات، سعی کنید به خود یادآوری کنید که همهچیز روبهراه است. سعی کنید تنفس عمیق داشته باشید، خصوصا اگر احساس سنگینی روی سینهتان میکنید. ترس میتواند یکی از بدترین جنبههای بختک در خواب باشد. سعی کنید به خود یادآوری کنید که چیزی که از آن میترسید، غیرواقعی بوده و وجود خارجی ندارد. روی زمان و مکان حاضر خود تمرکز کنید. روی حرکات چشم تمرکز کنیدبرخی افراد میتوانند چشمهایشان را باز کنند و به اطراف نگاه کنند. اگر میتوانید این کار را انجام دهید. بهسرعت به عقب و جلو نگاه بیاندازید. این حرکات کوچک میتواند کمک کند تا از حالت فلج خواب خارج شوید. :: برچسبها: فلج خواب , بختک خواب , بختک , خواب بد , پزشکی , :: بازدید از این مطلب : 68 نوشته شده توسط : پزشک و درمان
استرس و اضطراب شدید یک اختلال شایع است که بسیاری از مردم به دلیل شرایط زندگی، کاری، درسی و بسیاری از عوامل دیگر، به آن مبتلا هستند. در صورت عدم درمان استرس شدید ممکن است فرد به بیماریهای دیگری مبتلا شود و زندگی او مختل شود. نشانه های استرس و اضطراب شدیدداشتن استرسهای گاه و بیگاه بخشی طبیعی از زندگی است. با این حال افرادی که به اختلالات اضطرابی مبتلا هستند برای کوچکترین اتفاقات روزمره دچار ترس، نگرانی مداوم و استرس شدید میشوند. معمولا اختلال اضطراب شدید بهصورت دورههایی است که در آن فرد بهطور ناگهانی احساس ترس، وحشت و اضطراب میکند و این ترس و وحشت در طی چند دقیقه به اوج خود میرسد و فرد دچار حمله عصبی میشود. این احساس ترس، استرس و حملات عصبی که با تمامی فعالیتهای روزانه در ارتباط هستند، بهسختی کنترل میشوند، بهطور ناگهانی فرد را در معرض خطر جدی قرار میدهند و میتوانند برای مدت طولانی بر روی وی تاثیر بگذارند. علل استرس زیاد گاهی افراد برای جلوگیری از بروز این احساس ترس و اضطراب از رفتن به برخی مکانها و قرار گرفتن در برخی موقعیتها خودداری میکنند. نشانههای این بیماری از دوران کودکی و نوجوانی شروعشده و تا دوران بزرگسالی در فرد باقی میماند. مهم نیست که فرد به چه نوعی از اختلال اضطراب مزمن مبتلاست، این بیماری باید بهطور حتمی درمان شود. اختلال استرس شدید انواع گوناگونی دارد. این اختلال شامل یک سری بیماریهای مغزی است. این بیماریها باعث به وجود آمدن استرس و اضطرابی در فرد میشود که وی را از داشتن زندگی نرمال و طبیعی باز میدارد. افرادی که به این اختلال مبتلا هستند بهطور دائمی احساس نگرانی، ترس و اضطراب میکنند و این احساس باعث ناتوانی و ضعف آنها میشود. اما با تشخیص صحیح این بیماری توسط متخصص مغز و اعصاب و درمان بهموقع آن بسیاری از افراد میتوانند آن را پشت سر گذاشته و به زندگی عادی خود بازگردند. انواع اختلالات اضطرابیاضطراب شدید انواع مختلفی دارد که عبارتند از:
اختلال هراس از مکانهای بازهراس از مکانهای باز نوعی اختلال اضطرابی است که در آن فرد از قرار گرفتن در موقعیتها و مکانهایی که باعث وحشتزدگی و نانوانی وی میشود، به او حس زندانی شدن القا کرده و او را خجالتزده میکنند میترسد و از آنها دوری میکند. اضطراب ناشی از بیماری های جسمیاختلالهای اضطرابی که به دلیل بیماریهای جسمی در فرد به وجود میآیند. مانند نشانههای استرس شدید و حملههای عصبی که بهطور مستقیم به دلیل بیماری جسمی در فرد پدیدار شدهاند. اختلال اضطراب فراگیراختلال اضطراب فراگیر بهگونهای از اختلالات اضطرابی اطلاق میشود که در آن فرد بهطور دائمی در خصوص موضوعات و یا اتفاقات زندگی احساس نگرانی و ترس میکند حتی اگر این موضوعات در خصوص عادتها و زندگی روزمره فرد باشد. این نگرانیها بدون دلیل و یا وجود اتفاق خاصی در فرد رخ میدهند، کنترل آنها بسیار سخت است و بر روی سلامت جسمی فرد نیز تاثیر میگذارند. این اختلال معمولا به همراه دیگر ناراحتیهای روحی و افسردگی در فرد رخ میدهد. اختلال هراساختلال هراس شامل دورههایی است که در آن فرد بهطور ناگهانی دچار احساس ترس و وحشت شده. این ترس و وحشت در طی چند دقیقه به نقطهی اوج خود میرسد و فرد دچار حملهی عصبی میشود. در این حملات بیمار احساس میکند که هر لحظه امکان دارد اتفاق ناگواری رخ دهد، نفسهای وی کوتاه شده، در قسمت قفسه سینه دچار درد میشود و تپش قلب میگیرد. این حملات عصبی باعث میشوند تا فرد در خصوص اتفاق افتادن دوباره آنها نگران شود و از قرار گرفتن در موقعیتهایی که باعث به وجود آمدن این حالتها میشود دوری کند. سکوت انتخابیسکوت انتخابی به شرایطی اطلاق میشود که در آن کودک توانایی صحبت کردن خود را در شرایطی خاص مانند مدرسه از دست میدهد، حتی اگر در خانه و با افراد خانوادهی خود بهطور کامل صحبت نماید. این اختلال میتواند در مدرسه، کار و زندگی اجتماعی کودک تاثیر بگذارد. اختلال اضطراب جداییاختلال اضطراب جدایی یک اختلال مربوط به دوران کودکی است که با استرس و ترس شدید کودکان در حال رشد همراه است. این استرس و ترس معمولا به ترس کودک از جدا شدن از پدر و مادر و یا سرپرستان وی مربوط است. اختلال اضطراب اجتماعیاختلال اضطراب اجتماعی یا ترس از اجتماع به ترس و اضطراب شدید فرد و خودداری وی از حظور در اجتماع اطلاق میشود. این ترس و اضطراب معمولا به دلیل احساس خجالت، اعتماد به نفس کم و نگرانی از قضاوتهای منفی دیگران به وجود میآید. اختلال اضطراب ناشی از مواد مخدراختلال اضطراب ناشی از مواد مخدر به ترس و اضطرابی اطلاق میشود که ناشی از استفاده از مواد مخدر و یا مشتقات آلوده و سمی مواد مخدر است. علل ابتدا به اضطراب شدید را بشناسیددلایل اضطراب شدید هنوز مشخص نیست. اتفاقات و وقایع زندگی مانند اتفاقاتی که باعث آسیبدیدگی فرد میشوند، میتوانند باعث به وجود آمدن اختلالات اضطرابی در افرادی شوند که از قبل پیشزمینه استرس و اضطراب را در خود داشتهاند. همچنین گاهی عوامل وراثتی نیز میتوانند باعث ابتلای فرد به اختلالات اضطرابی شوند. در برخی افراد اختلالات اضطرابی شدید ریشه در بیماریهای جسمی آنان دارد. در برخی موارد نشانهها و علائم ناشی از اختلال اضطراب از اولین نشانههای ابتلا به بیماریهای جسمی است. اگر پزشک شک کند که استرس و اضطراب فرد به دلیل بیماریهای جسمی اوست از او میخواهد تا برای بررسیهای بیشتر چندین تست و آزمایش انجام دهد. بیماریهایی که باعث استرس زیاد میشوندنمونههایی از بیماریهای جسمی که میتوانند باعث بروز اختلالات عصبی و اضطرابی در فرد شوند:
گاهی اضطراب شدید ناگهانی میتواند ناشی از عوارض جانبی استفاده از برخی داروها باشد. عواملی که در زیر به آنها اشاره میشود میتوانند خطر ابتلا به اختلالات اضطرابی را افزایش دهند:
آسیبدیدگیاحتمال ابتلا به اختلال اضطرابی در کودکان که در گذشته آسیبدیدهاند، از آنها سوءاستفاده شده و یا شاهد یک اتفاق ناگوار بودهاند بسیار بیشتر است. استرس ناشی از بیماریداشتن مشکلات سلامتی و ابتلا به بیماریهای جدی و خطرناک میتواند باعث به وجود آمدن نگرانی و ترسهایی در خصوص روند درمان و آینده در فرد بیمار شود. ساختن و جمع شدن استرس در فردگاهی اتفاقات بزرگ و یا چندین اتفاق کوچک استرسزا میتوانند مقدمهای برای بروز اختلالات اضطرابی در فرد شوند. برای مثال مرگ یکی از افراد خانواده؛ نگرانیهای مالی و نگرانیهای ناشی از کار. شخصیت افرادبرخی از افراد با تیپهای شخصیتی خاص بیش از دیگران آمادگی ابتلا به اختلالات اضطرابی رادارند. علائم استرس و اضطراب شدیدعلائم و نشانه های اضطراب شدید شامل موارد زیر است:
عوارض استرس و اضطراب شدیداختلالات اضطرابی بسیار پیچیدهتر از ایجاد یک نگرانی ساده در فرد هستند. گاهی این اختلالات باعث به وجود آمدن بیماریهای ذهنی و جسمی شدیدی در فرد میشوند. از جمله عوارض استرس شدید میتوان به موارد زیر اشاره کرد:
نحوه تشخیص استرس مزمنبیمار برای اینکه بفهمد آیا ارتباطی میان استرس و اضطراب وی و بیماریهای جسمی وی هست یا نه باید بهطور مرتب به پزشک مراجعه کند. همچنین پزشک هرگونه علامتی را که ممکن است ناشی از بیماریهای جسمی باشد بررسی مینماید و در صورت نیاز به درمان آن میپردازد. برای تشخیص بهتر اختلالات اضطرابی و دیگر بیماریهای مشابه به آن گاهی پزشک از بیمار میخواهد تا یک تست تشخیص استرس انجام دهد. در این تست از بیمار میخواهند تا افکار، احساسات و رفتار خود را شرح دهد این کار به تشخیص دقیق بیماری و عوارض ناشی از آن کمک میکند. اختلال اضطراب مزمن معمولا با دیگر بیماریهای ذهنی مانند افسردگی و یا اختلالات ناشی از استفاده از مواد مخدر همراه است و همین قضیه تشخیص بیماری را پیچیدهتر مینماید. چگونگی درمان استرس شدیداستفاده از دارو و رواندرمانی دو روش اصلی درمان اختلالات اضطرابی محسوب میشوند. معمولا بیمارانی که بهصورت هم زمان از هردوی این روشها استفاده میکنند سریعتر نتیجه میگیرند. گاهی پیدا کردن روش مناسب درمان برای هر فرد کمی زمان میبرد و اشتباهاتی نیز در پی دارد. به طور کلی روش های درمان استرس شدید شامل موارد زیر است:
داروهای ضد استرسداروی ضد استرس برای درمان اختلالات اضطرابی داروهای مختلفی وجود دارد. این داروها بسته به نوع اختلال اضطرابی بیمار و دیگر بیماریهای ذهنی وی برای او تجویز میشوند. از انواع این داروهای ضد اضطراب میتوان به موارد زیر اشاره کرد:
در خصوص مزایا و عوارض داروهای ضد استرس استفاده از داروها با پزشک خود صحبت کنید. درمان استرس به کمک روان درمانیدرمان استرس و اضطراب شدید در این روش درمانی که به گفتار درمانی یا روانکاوی نیز معروف است بیمار به کمک درمانگر و روانشناس تلاش میکند تا نشانه های اختلال اضطراب در خود از بین ببرد. اینیک روش تاثیرگذار برای درمان اضطراب است. رفتار درمانی شناختی موثرترین روش روانکاوی برای درمان اختلالات اضطرابی است. معمولا در این دوره درمانی کوتاهمدت به بیمار مهارت خاصی را میآموزند تا نشانهها و علائم اضطراب خود را بهبود ببخشد و بهآرامی به فعالیتهایی بپردازد که به دلیل بیماری خود از آنها دوری میکرده. تغییر سبک زندگی و درمانهای خانگیدرحالیکه بیشتر بیماران برای کنترل اختلال اضطراب خود به روانکاوی و استفاده از داروها نیاز دارند اما گاهی تغییر سبک زندگی نیز میتواند در درمان این بیماری تأثیرگذار باشد. در ادامه به روشهایی که بیماران برای تغییر سبک زندگی خود میتوانند انجام دهند اشاره میکنیم:
داشتن فعالیتهای فیزیکیبا یک برنامهریزی مناسب بیمار میتواند بیشتر روزهای هفته را فعالیت فیزیکی داشته باشد. ورزش کردن یکی از بهترین راههای کاهش استرس است. ورزش حال روحی بیمار را بهبود میبخشد و به سلامتی او کمک میکند. بنابراین بیمار میتواند برای کمک به بهبودی خود ورزش را از میزان کم شروع کرده و بهتدریج آن را افزایش دهد. ترک کردن سیگار و ترک کردن یا کاهش استفاده از نوشیدنیهای کافیین دارنیکوتین و کافئین هر دو باعث شدیدتر شدن استرس میشوند. استفاده از تکنیکهای ریلکسیشن و کاهش استرستکنیکهای تجسمی؛ مدیتیشن و یوگا روشهایی هستند که میتوانند به کاهش استرس فرد کمک کنند. خواب و استراحت کافی در اولویت قرار دادنبیماران باید تمام تلاش خود را بکنند تا خواب و استراحت کافی داشته باشند. سالم خوریخوردن غذاهای سالم مانند سبزیها، میوه، غلات کامل و ماهی میتواند به کاهش استرس فرد کمک کند اما در این باره تحقیقات بیشتری احتیاج است. :: برچسبها: استرس , اضطراب شدید , درمان , پزشکی , , :: بازدید از این مطلب : 76 نوشته شده توسط : پزشک و درمان
بیماری سرطان مغز رشد بیش از اندازه سلولهای مغزی است که به صورت تودههایی تحت عنوان تومور مغزی نمایان میشود. سرطان مغز چگونه است؟علت سرطان مغز رشد غیرطبیعی سلولهای مغز است. این بیماری میتواند از سلولهای اولیه مغز، سلولهای دیگر اجزای مغز (مثل رگهای خونی یا غشاء مغز) یا از رشد سلولهای سرطانی در سایر اندامهای بدن شروع شده و از طریق جریان خون به مغز برسد و منجر به سرطان مغز ثانویه یا جابهجا شده شود. اگر یکی از علائم زیر را داشتید، باید به دنبال مراقبتهای اورژانسی باشید:
هرچند سردرد یکی از علائم رایج سرطان مغزی است، اما این سردردها تا مراحل نهایی بیماری اتفاق نمیافتد. اگر فرد متوجه هر نوع تغییری در سردردهای خود شد، باید به پزشک متخصص مغز و اعصاب مراجعه کند. علائم پیشرفته سرطان مغز را بشناسیداگر یک تومور مغزی شناخته شده داشته باشید، هر نوع علامت جدید یا ناگهانی یا تشدید علائم، بیانگر این است که بیمار باید به نزدیکترین بیمارستان مراجعه کند. مراقب بروز علائم جدید، از جمله موارد زیر باشید:
انواع سرطان مغزمغز از انواع مختلفی سلول تشکیل شده است. برخی از سرطان های مغزی زمانی ایجاد میشوند که ویژگیهای طبیعی یک نوع سلول تغییر کند. هنگام که ویژگیهای طبیعی سلول تغییر میکند، سلول به طرز غیر طبیعی رشد یافته و تکثیر میشود. با رشد سلولهای غیرطبیعی، سلولها به صورت تودهای در آمده و به تومور تبدیل میشوند. انواع سرطان مغز شامل موارد زیر است:
سرطان اولیه مغزتومورهای مغزی ایجاد شده را تومورهای اولیه مغز مینامند زیرا از مغز شروع میشوند. رایجترین تومورهای اولیه مغزی شامل موارد زیر است:
تورمور گلیوما شامل موارد زیر است:
اکثر تومورها با توجه به نام قسمتی از مغز یا نوع سلول مغزی که تومور از آنجا شروع شده، نامگذاری شدهاند. سرطان متاستاتیک مغز چیست؟سرطانهای متاستاتیک مغز از سلولهای سرطانی موجود در تومورهای قسمتهای دیگر بدن به وجود میآیند. سلولهای تومورهای قسمتهای دیگر بدن از طریق فرآیندی به نام متاستاتیک در مغز منتشر میشوند. این نوع تومور، رایجترین نوع تومور مغزی است. علت سرطان مغز چیست؟علت سرطان مغزی مانند بسیاری از سرطانها ناشناخته است. با این وجود موارد زیر ممکن است منجر به ابتلا به این بیماری شود:
همه این موارد در ایجاد سرطان های مغز نقش دارند. در اکثر موارد هیچ دلیل مشخصی برای سرطان مغز وجود ندارد. شایعترین علائم سرطان مغزعلائم سرطان اولیه و سرطان متاستاتیک مغز یکسان هستند. رایجترین نشانه های سرطان مغز عبارتند از:
دیگر علائم و نشانههای غیراختصاصی این عارضه عبارتند از:
راه تشخیص سرطان مغز چگونه است؟در اکثر موارد باید یک سی تی اسکن از مغز بیمار انجام شود. سی تی اسکن مغز شبیه عکسهای رادیوگرافی است اما سه بعدی بوده و جزئیات بیشتری را نشان میدهد. معمولا یک ماده کنتراست در رگ بیمار تزریق میشود تا موارد غیرطبیعی را به طور مشخص و واضح نشان دهد. معمولا در موارد مشکوک به تومور مغزی، به جای سی تی اسکن از ام آر آی مغز استفاده میشود زیرا حساسیت و دقت ام آر آی برای تشخیص وجود تومور یا تغییرات صورت گرفته در تومور بیشتر است. مرحله بعد، تایید وجود سرطان تومور مغزی است که با نمونه برداری از تومور و آزمایش نمونه برداشته شده، انجام میشود. این کار را بیوپسی یا نمونهبرداری میگویند. رایجترین روش برای نمونهبرداری، انجام جراحی است. در جراحی ابتدا جمجمه باز شده و در صورت امکان تمام تومور برداشته میشود. سپس قسمتی از تومور به عنوان نمونه برای آزمایش فرستاده میشود. روش های درمان سرطان مغزسه روش اصلی درمان بیماری سرطان مغز شامل موارد زیر است:
جراحی تومور مغزیاین روش درمان سرطان مغز به عواملی همچون سن بیمار، سلامت کلی بیمار، اندازه، محل و نوع تومور بستگی دارد. در بسیاری از افراد مبتلا به تومور مغزی، جراحی انجام میشود. هدف از جراحی تومر مغزی این است که پزشک اطمینان حاصل کند اختلالاتی که در آزمایشها نشان داده شده واقعا تومور است و سپس تومور را بردارد. اگر تومور قابل برداشتن نباشد، جراح نمونهای از تومور را برای انجام آزمایش و تشخیص نوع تومور برمیدارد. در برخی موارد، مخصوصا در تومورهای خوش خیم، با برداشت تومور به وسیله جراحی، علائم نیز کاملا برطرف میشوند. جراح مغز و اعصاب تلاش میکند که در صورت امکان تمام تومور را بردارد. جراحی تومور مغزی ممکن است قبل از جراحی سرطان مغز درمانهای دیگری نیز روی فرد انجام میشود. این درمانها عبارتند از:
علاوه بر دو روش بالا، اگر مایع مغزی نخاعی زیادی در اطراف مغز جمع شده باشد، از یک لوله پلاستیکی باریک به نام شانت برای تخلیه مایع استفاده میشود. یک انتهای شانت در حفرهای که مایع در آنجا جمع شده قرار دارد و انتهای دیگر شانت به قسمت دیگری از بدن برده میشود. مایع مغزی نخاعی از مغز به قسمتی از بدن میرود که بتواند از آنجا به راحتی دفع شود. پرتو درمانی تومور مغزیپرتو درمانی (که آن را رادیوتراپی نیز مینامند) به معنای استفاده از امواجی با انرژی زیاد برای کشتن سلولهای تومور و جلوگیری از رشد و تکثیر سلولهای تومور است. پرتو درمانی در سرطان مغز برای افرادی انجام میشود که نمیتوانند روی آنها جراحی انجام داد. در برخی موارد پس از جراحی، از پرتو درمانی برای کشتن سلولهای باقیمانده تومور استفاده میشود. پرتو درمانی نوعی درمان موضعی است به این معنی که فقط بر روی سلولهایی که در مسیر پرتوها قرار دارند تاثیر میگذارد و به دیگر سلولهای بدن یا قسمتهای دیگر مغز آسیبی نمیرساند. درمان سرطان و تومور مغزی با پرتو درمانی چند روش برای تابش پرتوها به مغز وجود دارد که عبارتند از:
تابش پرتو به صورت خارجیدر تابش پرتو به صورت خارجی، اشعهای با انرژی زیاد به تومور مورد نظر میتابد. اشعه تابیده شده از پوست، جمجمه، بافت سالم و دیگر بافتهای مغز عبور میکند تا به تومور برسد. معمولا درمان سرطان مغز با این روش برای مدت مشخصی و پنج روز در هفته انجام میگیرد. هر جلسه درمان فقط چند دقیقه طول میکشد. تابش داخلی یا ایمپلنتیدر تابش داخلی یا ایمپلنتی، یک کپسول رادیواکتیو کوچک در درون تومور قرار داده میشود. اشعه از کپسول خارج شده و تومور را از بین میبرد. خاصیت رادیواکتیویته کپسول هر روز کمی کاهش مییابد و پس از اینکه اشعه به مقدار کافی به تومور تابید، کپسول درآورده میشود. در حین درمان، بیمار باید چند روز در بیمارستان بماند. جراحی رادیویی استریوتاکتیکجراحی رادیویی استریوتاکتیک که گاهی جراحی بدون چاقو نیز نامیده میشود، نوعی روش درمانی است که اصلا جراحی در آن انجام نمیشود. در این روش، تومور بدون باز کردن جمجمه، درمان میشود. ابتدا یک سی تی اسکن یا ام آر آی انجام میشود تا محل دقیق تومور در مغز مشخص شود. مقدار زیادی پرتوهای متمرکز پر انرژی از زوایای مختلف به تومور میتابند. اشعهها، تومور را از بین میبرند. جراحی رادیویی استریوتاکتیک عوارض کمتری نسبت به جراحی باز داشته و به دوره نقاهت کمتری نیاز دارد. شیمی درمانی و درمان بیماری سرطان مغزشیمی درمانی به معنای استفاده از داروهای قوی برای کشتن سلولهای تومور است. در شیمی درمانی از یک دارو یا ترکیبی از چند دارو استفاده میشود. داروها یا از راه دهان و یا از راه ورید مصرف میشوند. برخی از داروها از راه شانتی که برای تخلیه مایع اضافی مغز قرار داده شده، وارد مغز میشوند. معمولا شیمی درمانی سرطان مغز به صورت دورهای انجام میشود. یک دوره شامل دوره کوتاهی از درمان شدید و سپس دورهای استراحت و بهبودی است. هر دوره چند هفته میکشد. اکثر برنامههای درمان به نحوی برنامهریزی میشوند که دو تا چهار دوره درمان کامل انجام شود. سپس یک دوره استراحت وجود دارد تا پزشک ببیند که تومور چگونه به درمان پاسخ داده است. عوارض شیمی درمانی کاملا شناخته شده هستند. تحمل عوارض شیمی درمانی برای برخی از افراد بسیار سخت است. برخی از عوارض شیمی درمانی شامل حالت تهوع و استفراغ، زخمهای دهان، کاهش اشتها و ریزش مو هستند. برخی از این عوارض را میتوان با دارو کنترل کرد. :: برچسبها: درمان , سرطان مغز , تومور مغزی , پزشکی , بیماری سرطان , درمان سرطان , :: بازدید از این مطلب : 55 نوشته شده توسط : پزشک و درمان
تست نوار مغز یکی از اصلیترین روش های تشخیص بیماریهایی مانند صرع، تشنج و میگرن است. کاربرد تست نوار مغز در تشخیص بیماری های مغزیتست نوار مغزی برای تشخیص فعالیت الکتریکی مغز انجام میشود. در این تست، از صفحههای فلزی کوچکی به نام الکترود استفاده میشود که به سر متصل میشوند. سلولهای مغزی شما از طریق سیگنالهای الکتریکی با هم ارتباط برقرار میکنند و این انتقال سیگنال حتی در زمانی که خواب هستید نیز ادامه دارد. این فعالیت الکتریکی به صورت امواجی در نتایج تست نوار مغزی نشان داده میشود. تست نوار مغز یکی از اصلیترین تستهای تشخیصی برای تایید ابتلا به بیماری صرع است. البته از این تست برای تشخیص بسیاری از بیماریها یا مشکلات دیگر نیز استفاده میشود. برای تشخیص بیماریهایی دیگری چون تشنج، تومور مغزی، دمانس یا زوال عقل و سکته نیز از نوار مغزی و یا دستگاه eeg استفاده میکند. نصب دستگاه نوار مغزی یا الکتروانسفالوگرافی هیچ درد یا خطری نداشته و بیمار بعد از اتمام آن میتواند به کارهای روزمرهی خود ادامه دهد. همچنین فرآیند گرفتن نوار مغزی ۴۵ دقیقه تا ۲ ساعت به طول میانجامد. تست نوار مغز چرا و چه موقع تست نوار مغز بگیریم؟تست نوار مغزی نشان دهنده فعالیت الکتریکی مغز است و میتواند در تشخیص بیماریهای مغزی خصوصا صرع مفید باشد. تست نوار مغزی نمیتواند میزان هوش یا ابتلا به بیماریهای روانی را تشخیص دهد. تست نوار مغز میتواند در تشخیص یا درمان این موارد مفید باشد:
از تست نوار مغز همچنین برای تشخیص کمای مداوم استفاده میشود. تست نوار مغز را میتوان به صورت همزمان با بیهوشی برای تشخیص میزان بیهوشی بیمار استفاده کرد. آیا نوار مغزی ضرر دارد؟ عوارض آن چیست؟انجام تست نوار مغزی کاملا ایمن است. در برخی از موارد به صورت کاملا عمدی سعی میشود که در حین انجام تست افراد مبتلا به صرع برای بروز تشنج تحریک شوند اما تمامی مراقبتهای پزشکی لازم در حین انجام تست انجام میشود. آمادگی قبل از نوار مغزی چگونه است؟برای آماده شدن جهت گرفتن نوار مغزی لازم است کارهای زیر انجام شود:
الکتروانسفالوگرافی و تست نوار مغزی نحوه انجام تست نوار مغزشما در هنگام انجام تست نوار مغزی کاملا راحت هستید و هیچ دردی حس نمیکنید. الکترودهایی که روی سر قرار داده میشوند، هیچ حسی ایجاد نمیکنند و تنها فعالیت الکتریکی مغز را ثبت میکنند. در حین انجام تست نوار مغزی، اتفاقات زیر میافتد:
در حین انجام تست شما در حالتی کاملا راحت هستید و چشمان شما بسته است. در بسیاری از موارد، ممکن است تکنسین از شما بخواهد که چشمان خود را باز کنید و ببندید یا یک محاسبه ساده انجام دهید، یک پاراگراف از یک متن را بخوانید، به یک تصویر نگاه کنید، نفس عمیق بکشید یا به نوری که فلش میزند نگاه کنید. در هنگام انجام تست نوار مغز ممکن است نوار ویدئویی نیز ضبط شود. حرکات بدن شما در حین انجام تست ضبط میشوند. این ترکیب اطلاعاتی میتواند به تشخیص بهتر بیماری کمک کند. اقدامات بعد از گرفتن نوار مغزیتکنسین بعد از اتمام گرفتن نوار مغز، الکترودها را از روی سر برمیدارد. در صورتی که از هیچ ماده آرام بخشی استفاده نشده باشد، شما هیچ عوارض جانبی احساس نمیکنید و میتوانید بلافاصله بعد از تست به فعالیتهای روزمره خود ادامه دهید. در صورتی که در حین انجام تست از ماده آرام بخش استفاده شده باشد، کمی طول میکشد که اثر دارو از بین برود و بنابراین شما نمیتوانید بعد از تست، رانندگی کنید. بهتر است با یکی از آشنایان یا دوستان خود هماهنگ کنید که بعد از اتمام تست شما را به خانه برسانند. انواع امواج مغزیامواج مغزی انواع مختلفی دارند که شامل موارد زیر است:
نتیجه نوار مغز چه چیزی را نشان میدهد؟نوار مغزی تستی است که فعالیت الکتریکی مغز را اندازه گیری کرده و ثبت میکند. در این تست، حسگرهای مخصوصی به نام الکترود به سر شما متصل میشوند. این الکترودها از طریق سیمهایی به مغز شما متصل هستند. نتیجه تست نوار مغزی در همان روزی که تست را میدهید، آماده خواهند بود. تفسیر نتایج نوار مغزی در دو دسته عالی و غیرعادی تقسیمبندی میشود. تفسیر نتایج عادی نوار مغزتفسیر نتایج عادی نوار مغز به این صورت است:
تفسیر نتایج عادی نوار مغزی تفسیر نتایج غیر عادی نوار مغزیدو طرف مغز دارای الگوی فعالیت الکتریکی متفاوتی هستند. این موضوع میتواند بدین معنا باشد که در یک طرف یا یک ناحیه از مغز مشکلی وجود دارد. تست نوار مغزی نشان دهنده فعالیت الکتریکی بالای مغز به طور ناگهانی است و یا برعکس فعالیت الکتریکی مغز به طور ناگهانی کم میشود. این تغییرات میتوانند ناشی از تومور، عفونت یا صرع باشند. اگر شخص به صرع مبتلا باشد، محل دقیق بروز این فعالیتهای الکتریکی غیر عادی در مغز میتواند به تشخیص نوع صرع یا تشنج کمک کند. در بسیاری از افراد مبتلا به صرع احتمال دارد که فعالیت مغزی در زمانهای بین بروز حمله و تشنج، عادی باشد. تست نوار مغزی به تنهایی نمیتواند ابتلا به صرع را به طور قطعی تایید کند. تفسیر نتایج غیر عادی نوار مغزی تغییراتی در الگوی تولید پالسهای الکتریکی مغز وجود دارد که این تغییرات تنها مختص یک ناحیه از مغز نیستند. مشکلی که کل مغز را درگیر کرده است، میتواند چنین تغییراتی را ایجاد کند. برخی از عواملی که احتمالا میتوانند موجب این تغییرات غیر عادی شوند عبارتند از:
این مشکلات میتوانند تعادل شیمیایی را در بدن و از جمله در مغز تغییر دهند. نتایج تست نشان دهنده امواج دلتا یا مقدار زیادی امواج تتا در افراد بزرگسال و هوشیار است. این موضوع میتواند احتمالا نشان دهنده آسیب مغزی یا بیماری مغزی باشد. برخی از داروها نیز میتوانند چنین اثری را ایجاد کنند. نوار مغزی نشان دهنده هیچ فعالیت الکتریکی در مغز نیست. در این حالت، نوار مغزی تنها یک خط کاملا صاف است. این موضوع نشان میدهد که مغز فعالیتی ندارد. این مشکل معمولا ناشی از کمبود اکسیژن یا جریان خون در مغز است. این حالت میتواند در افرادی که در کما هستند رخ دهد. در برخی از موارد نیز بیهوشی شدید ناشی از داروهای بیهوشی نیز میتواند چنین اثری ایجاد کند. سونوگرافی ترانس کرانیال دوبلکس رنگی چیست؟سونوگرافی ترانس کرانیال دوبلکس رنگی (TCCS) به صورت گسترده برای بررسی سیستم عروق مغزی در بیماران مبتلا به گرفتگی عروق مغز و گردن استفاده میشود. این روشی غیرجراحی و فوری است به همین دلیل میتواند به عنوان ابزاری آماده جهت تشخیص بیماران دارای مشکل در همودینامیک مغز استفاده شود. مطالعات مختلفی اهمیت آن را در تشخیص و بررسی سکته شدید مغزی نشان داده است. TCCS با ترکیب تصویرسازی روش B و داپلر رنگی به نسبت سونوگرافی داپلر ترانسکرانیال، مزایای متعددی دارد:
سونوگرافی رنگی به علاوه، TCCS امکان تشخیص مکان بطن سوم و جابجایی شدید مغز (از خط وسط) در سکته مغزی ایسکمیک را هم فراهم میسازد. با اینکه خونریزی مغزی (شامل خونریزی ناشی از سکته مغزی)، آنوریسم، ناهنجاری آرتریووتوس با TCCS قابل تشخیص هستند، اما در این وضعیتها اولین روشی که به ذهن میرسد نیست. TCCS روز به روز بیشتر در مطالعات روی درمانهای ریکانالیزاسیون به عنوان ابزاری جهت بررسی بیماری انسداد بخشهای اصلی عروق مغزی، برای بررسی ریکانالیزاسیون، و برای کمک به اتخاذ تصمیمات درمانی استفاده میشود. بررسیهای توسط اولتراسوند اطلاعات پیشآگهی مهمی درباره مرحله حاد سکته مغزی به دست میدهد. از رایج ترین روش کاربردی سونوگرافی TCCS تشخیص گرفتگی عروق (مغز ،قلب و گردن) است. گرفتگی عروق باید در اسرع وقت تشخیص داد شود و درمان به سرعت آغاز شود. برای اطمینان بیشتر از وضعیت سلامتی اکثرا توصیه می شود که این سونوگرافی در افراد بالای ۵۰ سال، دیابتی، چربی و فشار خون باید سالی یکبار انجام شود. :: برچسبها: تست , نوار مغز , الکتروانسفالوگرافی , EEG , پزشکی , اعصاب , بیماری , :: بازدید از این مطلب : 87 نوشته شده توسط : پزشک و درمان
بیماری زوال عقل یا دمانس مغزیبیماری دمانس مغزی به گروهی از علائم گفته میشود که میتواند در سالمندان و جوانان ایجاد شود و علتهای مختلفی دارد. برخی علائم بیماری زوال عقل از دست دادن حافظه و تغییرات خلقی است که میتوان با دارو و سایر روشها برای درمان و بهبود آن اقدام نمود. زوال عقل یا دمانس چیست؟بیماری دمانس یا زوال مغزی یک بیماری خاص نیست بلکه به گروهی از علائم گفته میشود تا حدی بر حافظه، تفکر و تواناییهای اجتماعی فرد اثر میگذارند که در عملکردهای روزانه فرد اختلال ایجاد میکنند. درست است که دمانس یا زوال عقل موجب از دست رفتن حافظه میشود اما علل مختلف دیگری هم میتوانند موجب از دست رفتن حافظه شوند. بنابراین ضعف حافظه، به تنهایی نشاندهنده این نیست که شما دچار زوال عقل شدهاید. بیماری آلزایمر یکی از شایعترین علل بروز دمانس مغزی در افراد مسن است اما این بیماری میتواند علل دیگری نیز داشته باشد. بسته به علت بروز دمانس، برخی از علائم مرتبط با آن ممکن است درمان شوند. درباره دمانس مغزی بیشتر بدانیددمانس مغزی گروهی از علائم است که فراموشی و ضعف حافظه نیز یکی از آنها است. سایر علائم مربوط به زوال عقل شامل مشکل در فکر کردن، حل مسائل و مشکلات زبانی و گفتاری میشود. این تغییرات معمولا در ابتدا بسیار جزئی و خفیف هستند اما به تدریج تا حدی شدید میشوند که روند زندگی روزمره فرد را تحت تاثیر قرار میدهند. افراد مبتلا به دمانس همچنین ممکن است دچار تغییرات رفتاری و خلقوخو نیز شوند. زوال عقل زمانی ایجاد میشود که مغز بر اثر بیماری مانند آلزایمر یا سکتههای مغزی مکرر آسیب میبیند. این مشکلات را میتوان با سی تی اسکن و گروهی از تستهای نورولوژیکی بر روی سیستم عصبی بدن، تشخیص داد. درمان این مشکلات نیز با مصرف دارو و برخی ویتامینها و انجام بعضی روشهای فیزیوتراپی خاص مانند ماساژ است. بنابراین اگر یکی از عزیزان شما به علائم دمانس مبتلا شده است لازم است به متخصص مغز و اعصاب مراجعه کنید تا از شدت گرفتن و بدتر شدن علائم او جلوگیری کنید. علت بیماری دمانس مغزیبیماری دمانس مغزی بر اثر آسیب به سلولهای عصبی در مغز ایجاد میشود که این آسیب ممکن است در نواحی مختلفی از مغز باشد. علائم دمانس در هر فرد به طور متفاوتی بروز میکنند که این موضوع بستگی به ناحیه آسیبدیده در مغز دارد. علل ایجاد بیماری دمانس پیشروندهعلت دمانس پیشرونده که بهبود پیدا نمیکنند و قابل بازگشت نیستند، عبارتند از:
بیماری آلزایمر شایعترین علت دمانس در سالمندانشایعترین علت دمانس در افراد بالای ۶۵ سال، بیماری آلزایمر است. هرچند علت بروز بیماری آلزایمر مشخص نیست اما در مغز این افراد همیشه پلاکها و گرههای بافتی یافت میشود. این پلاکها از پروتئینی به نام بتاآمیلوئید تشکیل شدهاند و ماده اصلی گرههای بافتی نیز پروتئینی به نام تائو است. وجود برخی عوامل ژنتیکی خاص نیز میتواند احتمال بروز آلزایمر را زیاد کند.
دمانس عروقیدومین علت شایع بروز دمانس، وارد شدن آسیب به عروقی است که به مغز خونرسانی میکنند. مشکلات عروقی میتواند ناشی از سکته مغزی یا سایر بیماریهای عروقی باشد. زوال عقل با اجسام لوییاجسام لویی در واقع تودههای پروتئینی غیرعادی هستند که در مغز افراد مبتلا به این نوع بیماریهای دمانس اجسام لویی، آلزایمر و پارکینسون یافت میشوند. این نوع از زوال عقل نیز یکی از انواع شایع دمانس است. دمانس گیجگاهی پیشانی (فرونتوتمپورال)در این بیماری گروهی از سلولهای مغزی آسیب میبینند که در ناحیه قدامی گیجگاهی مغز قرار دارند. این نواحی از مغز بیشتر بر روی رفتار، زبان و گفتار و شخصیت فرد کنترل دارند. دمانس ترکیبیانجام مطالعات بر روی مغز افراد بالای ۸۰ سال که به دمانس (علائم فرسایش مغزی) مبتلا بودهاند، نشان داده است که اغلب این افراد به طور همزمان به چند نوع دمانس (مانند دمانس عروقی، اجسام لویی و آلزایمر) مبتلا بودهاند. تحقیقات زیادی همچنان در حال انجام هستند تا مشخص شود که داشتن چند نوع دمانس به طور همزمان، چگونه بر بروز علائم مختلف تاثیر میگذارد. سایر بیماریهای مرتبط با دمانس یا زوال عقلسایر بیماریهای مرتبط با دمانس یا زوال عقل شامل موارد زیر است:
بیماری هانتینگتوناین بیماری بر اثر جهش ژنتیکی ایجاد میشود و موجب میشود که برخی از سلولهای مغزی و نخاعی شما از بین بروند. علائم و نشانه این بیماری عبارتند از اختلالات شدید فکری (اختلال درک) که در سن ۳۰ الی ۴۰ سالگی بروز میکند. آسیب مغزی بر اثر ضربه به سرممکن است بر اثر وارد شدن ضربات مکرر به سر، آسیبهای جدی به مغز وارد شود. این حالت برای مثال ممکن است برای ورزشکاران بوکس، ورزشکاران فوتبال آمریکایی یا سربازان پیش بیاید. بسته به این که کدام قسمت از مغز آسیبدیده است، این آسیب میتواند موجب بروز علائم دمانس مانند افسردگی، عصبانیت شدید، حرکات غیر هماهنگ، اختلال در گفتار، حرکات آرام بدن و لرزش بدن شود. این علائم ممکن است سالها پس از آسیبدیدگی بروز کنند. بیماری کروتزفلد یاکوب (CJD) یا جنون گاویاین بیماری معمولا بدون هیچ عامل خطر مشخصی بروز میکند و احتمال میرود که ناشی از نوعی پروتئین غیرعادی در بدن باشد. بیماری جنون گاوی میتواند ارثی باشد و یا بر اثر تماس با مغز و بافت سیستم عصبی شخص بیمار، به فرد دیگر منتقل شود. بیماری پارکینسونبسیاری از بیماران مبتلا به بیماری پارکینسون نهایتا دچار علائم دمانس میشوند. عفونت و بیماریهای سیستم ایمنیممکن است بر اثر تب یا سایر واکنشهای سیستم ایمنی برای مبارزه با عفونت، علائم مشابه با بیماری دمانس بروز کنند. بیماریهایی مانند ام اس که ناشی از حمله سیستم ایمنی بدن به سیستم عصبی هستند نیز ممکن است علائم دمانس را ایجاد کنند. اختلالات متابولیسمی و غددافراد مبتلا به اختلال تیروئیدی، هیپوگلیسمی (کمبود قند خون)، کمبود یا داشتن مقدار بیشازحد سدیم یا کلسیم یا افراد مبتلا به نقص عملکردی در جذب ویتامین B12 ممکن است به علائم مشابه دمانس یا تغییرات خلقوخویی دچار شوند. کمبودهای غذایینخوردن آب کافی (کمآبی بدن)، عدم مصرف ویتامین B1 به اندازه کافی (که در افراد مبتلا به اعتیاد الکل شایع است) و عدم مصرف ویتامین B6 و B12 به میزان کافی میتواند موجب بروز علائم مشابه دمانس یا زوال عقل شود. واکنش به داروهاواکنش بدن نسبت به تاثیر یک دارو یا بر هم کنش چند دارو که با یکدیگر مصرف شدهاند، ممکن است موجب بروز علائم مشابه بیماری دمانس مغزی شود. هماتوم در اطراف غشای مغزیخونریزی بین سطح مغز و لایه پوششی که مغز را احاطه کرده است میتواند موجب بروز علائم دمانس شود. این نوع خونریزی در بین افراد مسن که زمین خوردهاند زیاد اتفاق میافتد. مسمومیتقرار گرفتن در معرض فلزات سنگین مانند سرب یا سایر مواد مسمومکننده مانند آفتکشها و همچنین مصرف مواد مخدر غیرقانونی و سوءمصرف الکل میتوانند موجب بروز علائم دمانس شوند. ممکن است با انجام اقدامات درمانی، این علائم بهبود پیدا کنند. تومور مغزیدر موارد بسیار نادری، ممکن است علائم دمانس بر اثر آسیبهای ناشی از تومور مغزی باشد. آنوکسی یا کمبود اکسیژناین مشکل با نام هیپوکسیا نیز شناخته میشود و زمانی رخ میدهد که یک ارگان به دلیلی اکسیژن کافی دریافت نمیکند. آنوکسی ممکن است بر اثر آسم شدید، حمله قلبی، مسمومیت مونوکسید کربن یا هر علت دیگری ایجاد شود. هیدروسفالی فشار معمولیاین وضعیت بر اثر بزرگ شدن بطنهای مغزی ایجاد میشود و میتواند موجب مشکلات راه رفتن، اختلالات ادراری و از دست دادن حافظه شود. علائم بیماری زوال عقل چیست؟علائم زوال عقل یا دمانس با توجه علت اصلی بروز آن متفاوت هستند اما شایعترین علائم آن عبارتند از:
علائم زوال عقل یا دمانس دلایل بیماری زوال عقل و عوامل افزایش خطر ابتلا به آنبسیاری از عوامل خطر میتوانند در نهایت منجر به بیماری زوال عقل یا دمانس شوند. برخی از دلایل زوال عقل عبارتند از:
راه های تشخیص دمانس یا زوال عقلبرای تشخیص دمانس یا زوال عقل پزشک ذر ابتدا علائم و شرح حال شما را بررسی کرده و شما را معاینه فیزیکی میکند. او همچنین از یکی از نزدیکان شما در مورد علائمی که دارید سؤال میکند. هیچ تست منفرد و مشخصی برای تشخیص قطعی بیماری زوال عقل وجود ندارد و بنابراین پزشکان برای تشخیص دقیق مشکل از چندین روش تشخیصی مختلف استفاده میکنند. این تستها شامل موارد زیر میشود:
تستهای ادراکی و نوروفیزیولوژیکپزشک میتواند عملکرد فکری و ادراکی شما را تحلیل کند. تستهای مخصوصی برای ارزیابی عملکردهای فکری ماند حافظه، تشخیص موقعیت، استدلال، قضاوت، تمرکز و مهارتهای زبانی و گفتاری وجود دارند. تشخیص بیماری دمانس یا زوال عقل ارزیابی نورولوژیکیممکن است پزشک عملکرد حافظه، گفتار، ادراک بینایی، تمرکز، قابلیت حل مسئله، حواس تعادل بدن و رفلکسها و سایر علائم مربوط به سیستم عصبی بدن شما را ارزیابی کند. اسکن مغزیاکسن مغزی توسط دستگاههای زیر انجام میشود:
سی تی اسکن و ام آر آیبا استفاده از این اسکنها میتوان به دنبال علائم بروز سکته مغزی، خونریزی مغزی، تومور یا هیدروسفالی بود. پت اسکن (PET scans)این اسکنها، الگوی عملکردی مغز و همچنین وجود رسوبات پروتئین آمیلوئید در مغز را نشان میدهند. این پروتئین یکی از علائم مشخصه ابتلا به آلزایمر است. تستهای آزمایشگاهیبا انجام آزمایش خون میتوان مشکلات فیزیکی که بر عملکرد مغز تاثیر دارند را شناسایی نمود، مانند کمبود ویتامین B12 و کمکاری غده تیروئید. گاهش اوقات مایع مغزی نخاعی برای بررسی عفونت، التهاب و برخی بیماریهای فرسایشی مورد آزمایش قرار میگیرد. درمان دمانسدر اغلب موارد نمیتوان بیماری دمانس را به طور کامل درمان کرد اما راههایی برای کنترل علائم آن وجود دارند. برخی از این راهها عبارتند از:
دارو درمانیاین داروها برای بهبود موقتی علائم دمانس تجویز میشوند:
مهارکنندههای کولین استرازاین داروها شامل دونپزیل (آریسیتپ)، ریواستیگمین (اگزلون) و گالانتامین (رازادین) میشوند و نحوه تاثیرگذاری آنها به این صورت است که میزان پیام رسانهای شیمیایی مؤثر در حافظه و استدلال مغزی را افزایش میدهند. ممانتیناین دارو موجب تنظیم فعالیت گلوتامات میشود. گلوتامات نوعی پیام رسان شیمیایی در عملکردهای مغزی مانند یادگیری و حافظه است. در برخی از موارد، ممانتین همراه با مهارکنندههای کولین استراز تجویز میشود. روشهای درمانی مکملانواع روشهای درمان دمانس از جمله مصرف مکملهای غذایی، داروهای گیاهی و تراپیهای مختلف برای افراد مبتلا به بیماری دمانس مورد ارزیابی و تحقیق قرار گرفتهاند. برخی از این روشها میتوانند مزایایی را به همراه داشته باشند. برخی از این روشها برای افراد مبتلا به آلزایمر و سایر انواع زوال عقل که مورد مطالعه قرارگرفتهاند عبارتند از:
سایر درمانهااین روشهای درمان دمانس یا زوال عقل ممکن است در کاهش آشفتگی و اضطراب بیمار موثر باشند و موجب آرامش بیشتر بیمار شوند:
:: برچسبها: بیماری , زوال عقل , دمانس , مغزی , پزشکی , درمان , اعصاب , روان , , :: بازدید از این مطلب : 84 نوشته شده توسط : پزشک و درمان
نوار عصب چشم یک تست بسیار مهم در تشخیص بیماریهای مرتبط با عصب چشم و ضایعههای عصبی در قسمت مسیر بینایی است. شناخت نوار عصب بینایی
VEP به معنای پتانسیل برانگیخته بینایی است و عبارت است از بررسی مسیرهای بینایی بین چشم و مراکز دیداری مغز. هر چشم یا میدان دید به طور جداگانه بررسی میشود. این روش مانند بررسی استاندارد بینایی نیست. نوار عصب چشم شبیه الکتروانسفالوگرام است زیرا امواج مغز را ثبت میکند اما با آن تفاوت دارد زیرا بر بخشهایی از مغز تمرکز میکند که شامل بخشهای بینایی است. در این روش هنگامی که در حال مشاهده یک نسخه شطرنجی سیاه سفید هستید سیگنالهای الکتریکی مغز شما ثبت میشوند و در نوار عصب چشم دریافت صحیح اطلاعات بینایی توسط مغز نشان داده میشود. دکتر مغز و اعصاب برای اطمینان از پیشرفت روند بهبود بیماریهایی همچون ام اس و تشخیص عارضههایی چون فشار چشم به خصوص در افراد مبتلا به دیابت از نوار بینایی استفاده میکنند. تست نوار عصصب چشم دقت بالاتری نسبت به تستهایی چون ام آر آی دارد و برای تشخیصهای بسیار دقیق استفاده میشود. نوار عصب چشم برای چیست؟برای تشخیص بیماریهای زیر از عکس عصب چشم استفاده میشود.
پزشک از روش نوار عصب بینایی چشم برای موارد زیر نیز استفاده میکند.
مزایای نوار عصب چشم در جراحیبرخی از متخصصان به دلیل مزایای نوار عصب چشم در طول جراحی از آن استفاده میکنند. این مزایا به شرح زیر هستند:
محدودیتهای نوار عصب بینایی در عمل جراحیبرخی از محدودیتهایی که پزشکان در استفاده از نوار عصب بینایی در جراحی با آن مواجه هستند، عبارتند از:
فاکتورهای موثر در نوار عصب بینایی چشمفاکتورهایی که در تست نوار عصب چشم موثر هستند شامل موارد زیر است:
سندر طی دوران بزرگسالی بر تغیرات پایدار دامنه نهفتگی p100 به ویژه پس از ۴۵ سالگی تاثیر میگذارد. جنسیتدوران نهفتگی p100 در خانمها کوتاهتر است. دقت دیدتغیرات مربوط به نهفتگی p100 به روشنایی شبکیه و سایز آن بستگی دارد. میزان دقتبا مشاهده و بررسی و الگوی الکتروتینوگرافی آمادگی برای نوار عصب چشم چگونه است؟بهتر است قبل از انجام تست عکس عصب چشم برخی نکات را انجام دهید. این نکات عبارتند از:
تست نوار عصب چشم چگونه انجام میشود؟مراحل انجام تست نوار عصب چشم عبارتند از:
اقدامات پس از آزمایش نوار عصب چشمپس از انجام نوار عصب چشم همه الکترودها برداشته و سر تمیز میشود. ممکن است به علت استفاده از چسب موهای شما اندکی چسبناک به نظر برسد که با شستشو این مورد برطرف میشود. هیچ گونه عوارض جانبی در نوار عصب چشم وجود ندارند و میتوانید پس از انجام آزمایش به منزل برگردید و طبق روال گذشته به فعالیتهای خود ادامه دهید. اثرات جانبی نوار چشمنباید هیچگونه درد یا مشکل در این روش احساس شود. انجام تست نوار عصب چشم کاملا ایمن و بی خطر است در حقیقت از انجام این تست لذت میبرید و منتظر خواهید بود مجددا آن را انجام دهید. میتوانید پس از آزمایش موهای خود را بشویید. مدت زمان انجام تست نوار عصب چشمانجام آزمایش حدود ۱۵ دقیقه طول میکشد در حقیقت این زمان به همکاری شما با پزشک بستگی دارد. تفسیر نوار عصب چشمپس از انجام تست متخصص سلامت در خصوص نتایج بدست آمده از تست با شما صحبت میکند. نتایج مورد قبولمورد قبول بودن نتایج به این معناست که هیچ مشکلی در خصوص ارتباط عصبی بین چشم و مغز وجود ندارد. هیچگونه تفاوت چشمگیری بین چشم راست و چپ مشاهده نشده است و این امر به این معناست که از دید خوبی برخوردارید. نتایج غیرقابل قبولقابل قبول نبودن نتایج به این معناست که در ارتباط عصبی بین چشم و مغز مشکل وجود دارد. بین چشم راست و چپ اختلافاتی وجود دارد و این مساله میتواند به معنای تنبلی یکی از چشمها باشد. تنبلی چشم به این معناست که در دوران کودکی از یکی از چشمها استفاده کافی نشده است. لوچی (چپ بودن چشمها) عیوب انکاری (خطا در تمرکز نور چشم) یا اختلال عصب بینایی در زمره دلایل تنبلی چشم قرار دارند. در صورتی که نتایج آزمایش نوار عصب چشم یا بینایی شما قابل قبول نبود برای انجام بررسیهای بیشتر و درمان به چشم پزشک ارجاع میشوید. آزمایشات شامل آزمایش دقیقتر چشمها، نوار عصب چشم و آزمایشهای استاندارد بینایی است که توسط چشم پزشک انجام میشود. سوالات متداول درباره نوار عصب بینایی چشمدر ادامه سوالات متداول درباره نوار عصب بینایی چشم را که معمولا توسط بیماران پرسیده میشود، پاسخ میدهیم. آیا نتیجه آزمایش به بیمار تحویل داده میشود؟خیر. ممکن است بررسی نوار عصب چشم یا بینایی شما توسط متخصصین فیزیولوژی اعصاب کمی طول بکشد. گزارشی از یافتههای بدست آمده ثبت میشود و به پزشک شما ارسال میشود. پس پزشک برای تعیین قرار ملاقات تماس میگیرد و در خصوص نتایج بدست آمده با شما صحبت میکند. آیا من چیزی را احساس میکنم؟قبل از قرار دادن الکترودها روی سر احساس میکنید پوست شما با پنبه تمیز میشود در غیر این صورت چیزی احساس نمیکنید. آیا باید موهایم را کوتاه کنم؟خیر. میتوان این آزمایش را در افرادی که موی بلند یا کوتاه دارند انجام داد. باید قبل از آزمایش موهای خود را تمیز کنید و از فرم دهندههای مو استفاده نکنید. :: برچسبها: تست , نوار عصب , بینایی , چشم پزشکی , پزشکی , درمان , :: بازدید از این مطلب : 77 نوشته شده توسط : پزشک و درمان
تست نوار عصب و عضله یکی از آزمایشات رایج به منظور تشخیص بیماریهای عصبی عضلانی به شمار میرود. تست نوار عصب و عضله چیست؟تست نوار عصب و عضله (EMG) یک روش تشخیصی برای ارزیابی سلامت عضلات و سلولهای عصبی که آنها را کنترل میکنند (نورونهای حرکتی) میباشد. نورونهای حرکتی سیگنالهای الکتریکی را که باعث انقباض عضلانی میشوند انتقال میدهند. یک EMG یا تست نوار عصب و عضله این سیگنالها را به نمودارها، صداها یا مقادیری تبدیل میکند تا یک متخصص بتواند آنها را تفسیر کند. در یک تست نوار عصبی و عضلانی از دستگاههای بسیار کوچکی بنام الکترود برای انتقال یا کشف سیگنالهای الکتریکی استفاده میشود. در طی یک EMG سوزنی، یک الکترود سوزنی مستقیما در یک عضله قرار میگیرد تا فعالیت الکتریکی موجود در آن عضله را ثبت کند. در یک بررسی و مطالعه هدایت عصبی که بخش دیگری از تست نوار عصب و عضله میباشد، از الکترودهایی استفاده میشود که بر روی پوست چسبانده شدهاند (الکترودهای سطحی) تا سرعت و قدرت سیگنالهای انتقالی در بین دو یا چند نقطه را اندازهگیری کنند. تست نوار عصب و عضله نتیجه تست نوار عصب و عضله چه چیزی را نشان میدهد؟نتایج آزمایش نوار عصب و عضله میتواند اختلال عصبی و عضلانی و یا مشکلاتی با انتقال سیگنال از عصب به ماهیچه را نشان دهند. مطالعهی هدایت عصبی و آزمایش الکترومیوگرافی (نوار عصب و عضله) از مهمترین آزمایشها و بررسیها هستند و از طرفی برای یافتن مشکلاتی در اعصاب و عضلاتی مانند سندروم تونل کارپال و درد یا گرفتگی عضله روش بسیار مفیدی است. در مورد اختلالات عصبی، این آزمایش پاسخ کاملی ارائه نمیدهد، مگر آنکه مشکل یک درگیری یا فشار عصب مرکزی باشد و برای تعیین مشکل اصلی در هر بیمار، باید ارزیابی کاملی توسط دکتر متخصص مغز و اعصاب تهران انجام شود. نوار عصب و عضله برای چیست؟اگر علائم یا نشانههایی دارید که دلالت بر وجود مشکلات عصبی عضلانی دارند، پزشک متخصص شما ممکن است تست عصب و عضله را تجویز کند. این علائم عبارتاند از:
هدف از انجام نوار عصب و عضله چیست؟نتایج نوار عصب و عضله اغلب برای تشخیص یا کنار زدن تعدادی از مشکلاتی میباشد مانند:
نحوه آمادگی برای نوار عصب و عضلهمتخصص مغز و اعصاب (نورولوژیست) برای انجام نوار عصبی عضلانی نیاز دارد که بداند آیا شما مبتلا مشکلات و بیماری به خصوصی هستید یا خیر. اگر داری مشکلات و موارد زیر هستید، حتما متخصص مغز و اعصاب یا دیگر کارکنان و دستیاران آزمایشگاه را در جریان قرار دهید:
الکترودهایی که در این تست استفاده میشود ممکن است بر روی ضربانهای الکتریکی دستگاه کارشده در بدنتان اثر داشته باشند. چند روز قبل از انجام این تست از لوسیون یا روغنهای پوستی استفاده نکنید. این مواد میتوانند از قرارگیری درست الکترودها بروی پوستتان جلوگیری کنند. خالی بودن شکم برای این آزمایش لازم نیست، اما ممکن است از شما خواسته شود که قبل از آن از مصرف کافئین خودداری کنید. در طی گرفتن نوار عصب و عضله از شما خواسته میشود تا برای انجام این تست، لباس و روپوش بیمارستانی به تن کنید و روی میز آزمایش دراز بکشید. برای اینکه درک درستی از این تست پیدا کنید، سه نکته زیر را بدانید:
نوار عصب و عضله الکترودهای مورد استفاده در تست نوار عصب و عضلهمتخصص مغز و اعصاب یا یک تکنسین، الکترودهای سطحی را در نقاط مختلفی روی پوستتان قرار میدهد. تعیین این نقاط به محل مشاهده علائم در شما بستگی دارد یا اینکه متخصص ممکن است الکترودهای سوزنی را در محلهای مختلفی، بسته به علائم شما وارد کند. احساسی که در زمان عبور جریان الکتریکی خواهید داشتبعضی اوقات الکترودها یک جریان الکتریکی بسیار اندکی را میگذرانند که در آن زمان ممکن است احساس یک پیچش یا گرفتگی کنید. الکترود سوزنی ممکن است باعث کمی ناراحتی یا درد شود که معمولا بعد از برداشتن سوزن این درد برطرف میشود. اگر نگران درد و ناراحتی هستید، میتوانید از متخصص خود بخواهید تا وقفهای کوتاه در حین انجام تست داشته باشد. دستورالعملهایی که در حین آزمایش عصبی عضلانی باید رعایت کنیددر حین انجام تست نوار عصب و عضله، متخصص نوار عصب و عضله بروز هرگونه فعالیت الکتریکی خودبهخودی را در هنگام استراحت عضلات ارزیابی خواهد کرد (فعالیتی که در بافتهای عضلانی سالم وجود ندارد) و نیز میزان فعالیت در حینی که عضلاتتان را کمی منقبض میکنید کنترل میشود. وی دستورالعملهایی را برای استراحت دادن و منقبض کردن یک عضله را در زمانهای مختلف به شما خواهد گفت. بسته به اینکه کدام عضله و اعصاب مورد آزمایش قرار میگیرند، ممکن است از شما بخواهد که وضعیتتان را در حین انجام آزمایش عوض کنید. عوارض نوار عصب و عضله را بشناسیدممکن است در نقاطی که الکترودهای سوزنی به درون عضلاتتان وارد شده، کمی کبودی کوچک و موقتی داشته باشید. این کبودی میبایست در طی چند روز از بین برود. اگر بعد از گذشت چند روز همچنان کبودیها وجود داشت، با پزشک خود تماس بگیرید. تست اندازهگیری سرعت هدایت عصبی (NCV)یک آزمایش سرعت هدایت عصبی (NCV) برای ارزیابی آسیب و اختلال عصبی مورد استفاده قرار میگیرد. این آزمایش که به آن تست هدایت عصبی نیز میگویند، میزان سرعت انتقال سیگنالهای الکتریکی را درمیان اعصاب مرکزی اندازهگیری میکند. سیستم اعصاب مرکزی در خارج از مغز و در طول طناب نخاعی شما واقع شده است. این اعصاب به شما کمک میکنند تا عضلاتتان را کنترل کنید و حسها را دریافت کنید. عصبهای سالم، سیگنالهای الکتریکی را سریعتر و با قدرت بیشتری نسبت به اعصاب آسیبدیده ارسال میکنند. آزمایش اندازه گیری سرعت هدایت الکتریکی به پزشک کمک میکند تا آسیبهای واردشده به رشتهی عصبی را از آسیب به غلاف میلین (پوشش حفاظتی اطراف عصب) تشخیص دهد. همچنین میتواند به پزشک کمک کند تا اختلال عصبی و مشکلی را که در آن یک آسیب عصبی عضلات را تحت تأثیر قرار داده است، از هم تشخیص دهد. نوار عصب عضله چگونه گرفته میشود آزمایش نوار عصب و عضله برای تشخیص چه بیماریهایی استفاده میشود؟از یک تست نوار عصب NCV میتوان برای تشخیص تعدادی از اختلالات عصبی و عضلانی استفاده کرد، از جمله:
اقدامات ضروری در هنگام تست نوار عصب و عضلهمشخصات آزمایش نوار عصب و عضله ممکن است متغیر باشند، اما از یک فرآیند کلی پیروی میکنند:
کل این آزمایش حدودا ۲۰ تا ۳۰ دقیقه طول میکشد. کمی احساس ناراحتی وجود خواهد داشت اما معمولا دردی احساس نمیشود. پزشک متخصص شما ممکن است این تست را در چند ناحیه انجام دهد. در یک مطالعه، محققان از تست NCV برای بررسی و آزمایش آسیب واردشده به عصب زند زبرین که مسئول ایجاد حس در دستان و پاها است، استفاده کردند. با اضافه کردن یک محرک سوم به دو محرکی که به طور عادی در این تست بکار برده میشوند، میزان حساسیت تست از ۸۰ درصد به ۹۶ درصد افزایش یافت. تفسیر جواب نوار عصب و عضلهیکی از مزایای تست NCV این است که در این تست اندازهگیری عینی (خارجی) از سلامت اعصاب، در مقایسه با گزارشهای غیر عینی از درد یا عملکرد ضعیف آنها مدنظر میباشد. بهطورکلی یک سرعت هدایت عصبی بین ۵۰ تا ۶۰ متر در ثانیه، دامنهای نرمال در این تست محسوب میشود. سرعتی خارج از این دامنه نشان میدهد که عصب آسیبدیده یا دچار بیماری شده است. اگرچه، این تست علت دقیق آسیب را نشان نمیدهد. تعداد زیادی از بیماریها و مشکلات میتوانند اعصاب را تحت تأثیر قرار دهند. از جمله این بیماریها میتوان به موارد زیر اشاره کرد:
دوره درمان و بهبودی یکسانی برای آسیبدیدگی یا بیماریهای اعصاب وجود ندارد. روشهای درمانی بر اساس شرایط خاص شما و نیز عصب آسیبدیده متغیر و متفاوت خواهند بود. :: برچسبها: تست , نوار عصب , عضله , بیماری , پزشکی , درمان , مغز , :: بازدید از این مطلب : 77 نوشته شده توسط : پزشک و درمان
بیماری آبسه مغزیآبسه مغزی یا اپیدورال نوعی عفونت در داخل مغز است که محدود به قسمت عفونی شده مغز بوده و معمولا یک یا چند قسمت مغز را در بر میگیرد. این بیماری باعث ایجاد مشکلاتی در عملکرد مغز و نخاع میشود. نکته اصلی در درمان آبسه مغزی تشخیص زودهنگام بیماری است. بیماران مبتلا به آبسه مغزی باید فورا در بیمارستان بستری شوند و خیلی سریع آنتی بیوتیک مصرف کرده و احتمالا جراحی شوند و تحت مراقبت باشند. هدف از درمان بیماری کاهش فشار موجود در سر و در صورت نیاز، تخلیه عفونت است. برای کنترل عفونت، تشنج، تب و دیگر مشکلات موجود از دارو استفاده میشود. شدت بیماری به شدت عفونت در مغز بستگی دارد و وجود بیماری یا مشکلی در دیگر اعضای بدن نیز بر بیمار تاثیر میگذارد. در مواردی که بیماری فرد خیلی شدید باشد، بیمار برای تنفس راحتتر به دستگاه تنفس مصنوعی نیاز خواهد داشت. بیماری آبسه و عفونت مغزی در بزرگسالان آیا آبسه مغزی خطرناک است؟هرچند امروزه احتمال ابتلا به آبسه مغزی بسیار کم است اما آبسه مغز زندگی فرد را به خطر میاندازد و باید هر چه زودتر تشخیص داده شده و درمان شود. روشهای درمانی مختلفی، مانند دارو و جراحی، برای درمان آبسه مغز وجود دارد که پزشک با توجه به اندازه، محل و ویژگیهای آن، یکی از روشها را برای درمان بیمار انتخاب میکند. دکتر متخصص مغز و اعصاب پس از تشخیص بیماری و با توجه به شرایط بیمار، بهترین روش درمان را برای او تجویز میکند. علت ایجاد آبسه مغزیرایجترین علت آبسه مغزی یک ویروس، قارچ یا باکتری است که از میان این سه، باکتری رایجترین و مهمترین علت ایجاد آبسه مغز میباشد. یک ویروس یا باکتری به سه روش میتواند وارد بدن شده و مغز را عفونی کند. این سه روش عبارتند از:
با وجود موارد فوق، در برخی موارد منبع عفونت ناشناخته باقی میماند. چه عواملی باعث عفونت در مغز میشود؟عواملی که ممکن است منجر به عفونت مغزی شوند عبارتند از:
نشانه ها و علائم آبسه مغزیعلائم آبسه در مغز ممکن است به سرعت یا به تدریج ظاهر شوند. این علائم عبارتند از:
عوارض آبسه مغزیعوارض آیسه مغز شامل موارد زیر است:
آبسه مجدداگر بیمار احتمال دهد که آبسه عود کرده باید بلافاصله به پزشک مراجعه کند. احتمال آبسه مجدد در افراد مبتلا به سیستم ایمنی ضعیف یا بیماری قلبی سینوسی بیشتر است. آسیب مغزاگر آسیب خفیف یا ملایمی به مغز وارد شود، به مرور زمان بهبود مییابد اما آسیب شدید مغزی احتمالا دائمی خواهد بود و تاخیر در تشخیص و درمان برای بیمار خطرناک است. صرعافراد مبتلا به بیماری صرع مرتب تشنج میکنند. مننژیتمننژیت عفونتی کشنده است که پرده مننژ مغز را درگیر کرده و نیاز به درمان فوری دارد و بیشتر در کودکان رایج است. نحوه تشخیص آبسه مغزیاگر فرد مشکوک به آبسه مغز باشد، پزشک یک ارزیابی اولیه بر اساس علائم بیماری، سابقه پزشکی و اینکه آیا فرد اخیرا به عفونت یا بیماری ضعیف کننده سیستم ایمنی مبتلا شده یا نه انجام میدهد. برای تشخیص عفونت مغزی آزمایشهای خون، ادرار و مدفوع انجام میشود. دیگر آزمایشهای تشخیصی مورد استفاده عبارتند از:
عکس رادیوگرافینوعی آزمایش تشخیصی است که از پرتوهایی با انرژی الکترومغناطیس برای تهیه تصویر از بافتها، استخوانها و اجزای داخلی مغز بر روی یک فیلم استفاده میکند. ام آر آی برای تشخیص عفونت در مغزام آر آی (تصویرسازی با روش رزونانس مغناطیسی) یک روش تشخیصی است که در آن از آهنرباهای بزرگ، رادیوفرکانسی و کامپیوتر برای تهیه تصاویر دقیق از اندامها و بافتهای داخلی بدن استفاده میشود. ممکن است در حین اسکن از ماده کنتراست داخل وریدی استفاده شود تا آبسه بهتر نشان داده شود. کاربرد سی تی اسکن برای تشخیص عفونت مغزیسی تی اسکن نوعی تصویربرداری تشخیصی است که با استفاده از اشعه ایکس و کامپیوتر عکسهای افقی یا محوری (که برش نامیده میشوند) از بدن تهیه میکند. در سی تی اسکن تصاویر دقیقی از قسمتهای مختلف بدن، از جمله استخوانها، عضلات، چربیها و اندامهای دیگر تهیه میشود. سی تی اسکن نسبت یه عکس رادیوگرافی جزئیات بیشتری را نشان میدهد. کشت خلط سینهیک آزمایش تشخیصی بر روی اخلاطی که از ریه به دهان آمده و دفع میشود انجام میگیرد. کشت خلط معمولا برای تائید وجود عفونت انجام میشود. لومبار پانکچر (اسپینال تپ) و تشخیص آبسه مغزییک سوزن مخصوص در قسمت پایین کمر، در داخل مجرای نخاعی قرار داده میشود. مجرای نخاعی همان فضای اطراف نخاع است. سپس فشار مجرای نخاعی و مغز اندازهگیری میشود. ممکن است مقدار کمی از مایع مغزی نخاعی برداشته شده و آزمایش شود تا پزشک اطمینان حاصل کند که آیا عفونت یا مشکل دیگری وجود دارد یا خیر. اگر مغز دچار تورم شدید باشد یا تغییری در بافتهای مغز مشاهده شود، ممکن است از روش لومبار پانکچر برای تشخیص عفونت یا بیماری استفاده شود. گاهی ممکن است اصلا از لومبار پانکچر استفاده نشود (زیرا ممکن است بیمار دچار فتق مغزی شود یعنی مغز فشرده شده و سپس در اثر فشار زیاد، تغییر کند). راههای درمان آبسه مغزیآبسه مغزی یک وضعیت اورژانسی محسوب میشود. تورمی که در اثر آبسه به وجود میآید ممکن است مانع رسیدن غذا و اکسیژن به مغز شود. همچنین خطر پارگی آن نیز وجود دارد. اگر عفونت مغز درمان نشود، منجر به آسیب دائمی مغز شده و کشنده خواهد بود. روش های درمان عفونت مغزی عبارتند از:
داروهای آبسه مغزیاگر آبسه در قسمتهای عمقی مغز یا کمتر از ۵/۲ سانتیمتر باشد، احتمالا با آنتی بیوتیک درمان میشود. همچنین از آنتی بیوتیک برای درمان هر نوع عفونت دیگری که باعث ایجاد آبسه شده نیز استفاده میشود. در اکثر موارد پزشک قبل از تشخیص نهایی، درمان با آنتی بیوتیک را شروع میکند تا خطر ایجاد علائم دیگر را کاهش دهد. معمولا پزشکان انواع مختلف آنتی بیوتیک که برای ازبین بردن باکتریهای مختلف مناسب هستند را تجویز میکنند. ممکن است بیمار به بیش از یک نوع آنتی بیوتیک نیاز داشته باشد. درمان آبسه مغزی با دارو جراحی آبسه مغزیمعمولا اگر آبسه با آنتی بیوتیک، کوچکتر نشود، جراحی عفونت مغز پیشنهاد میشود. همچنین اگر آبسه بیش از ۵/۲ سانتیمتر باشد، جراحی برای بیمار بهتر است. برداشت آبسه با جراحی معمولا با بازکردن جمجمه و کشیدن آب آبسه انجام میشود. مایع خارج شده به آزمایشگاه فرستاده میشود تا علت عفونت مشخص شود. آگاهی از علت عفونت باعث میشود پزشک مناسبترین آنتی بیوتیک را برای فرد تجویز کند. اگر آنتی بیوتیک موثر نباشد، بیمار به جراحی نیاز خواهد داشت. بنابراین آگاهی از علت آبسه برای انتخاب بهترین روش درمان ضروری است. جراحی شامل تخلیه عفونتها از طریق ایجاد یک سوراخ در جمجمه (مکش ساده) یا باز کردن جمجمه وبرداشت کامل آبسه (کرانیوتومی) میباشد. :: برچسبها: بیماری , آبسه مغزی , عفونت , مغز , پزشکی , :: بازدید از این مطلب : 71 نوشته شده توسط : پزشک و درمان
سیستم عصبی بدن عبارت است از مغز، نخاع، دستگاههای حسی و تمامی اعصابی که این اندامها را به دیگر مناطق بدن متصل میکنند. آناتومی سیستم عصبی بدن شامل چه قسمتهایی است؟آناتومی سیستم عصبی بدن انسان را میتوان به دو زیر سیستم که با هم در تعامل هستند تقسیم کرد:
سیستم عصبی مرکزی شامل مغز و نخاع است و سیستم عصبی محیطی شبکه گستردهای از اعصاب است که سیستم عصبی مرکزی را به ماهیچهها و قسمتهای حسی مرتبط میسازد. سییستم مغز و اعصاب انسان، سیستم بسیار پیچیدهای است که از بافتها و سلولهای گوناگون تشکیل شده و وظیفه و نوع عملکرد هر کدام بسیار متفاوت میباشد. اگر مبتلا به یکی از بیماریهای سیستم عصبی هستید آشنایی با سیستم عصبی به طور مختصر و ساده شما را در درمان بیماری یاری مینماید. بخشهای سیستم عصبی مرکزیقسمتهای مختلف سیستم عصبی مرکزی عبارتند از:
پوست سرجمجمه از مغز محافظت میکند و روی آن را پوست سر پوشانده است. پوست سر از یک لایه پوست بیرونی تشکیل شده که آزادانه به غلاف ماهیچه متصل است. غلاف ماهیچه یک لایه تاندون مسطح و وسیع است که لایههای سطحی پوست را نگه میدارد. پوشش استخوانی زیر غلاف ماهیچه، استخوانهای جمجمه را محکم در بر گرفته و وظیفه محافظت از استخوانها، غذارسانی به استخوانها و ترمیم استخوانها را بر عهده دارد. مننژ یا پردههای مغزدر زیر لایه جمجمه، سه لایه پرده وجود دارد که مننژ یا پردههای مغز نامیده میشوند و مغز را احاطه کردهاند. لایه مننژی که به استخوانهای جمجمه نزدیکتر است، سخت شامه (لایه ی محکم و خارجی مغز) نامیده میشود. در زیر لایه سخت شامه، لایه عنکبوتیه وجود دارد. درونیترین لایه مننژ، یک غشاء حساس به نام نرم شامه است. لایه نرم شامه، بر خلاف دیگر لایههای مننژ، محکم به سطح پیچاپیچ مغز چسبیده است. در بین لایه عنکبوتیه و نرم شامه، فضای زیر عنکبوتیه یا ساب آراکنوئید وجود دارد. فضای زیر عنکبوتیه با مایع مغزی نخاعی پر شده است. این مایع آبکی توسط سلولهای کوروئید پلکسوس (شبکه مشیمهای) تولید میشود. شبکه مشیمهای یا کوروئید پلکسوس، فضایی در هر بطن مغز است که از سلولهای اپیتلیال مکعبی (که شبکههای مویرگی متراکم اطراف را در برگرفتهاند) تشکیل شده است. مایع مغزی نخاعی مواد غذایی را به بافتهای عصبی برده و مواد زائد را از بافتهای عصبی خارج میکند. سد خونی مغزیبافتهای سیستم عصبی مرکزی از محفاظت بیشتری برخوردار هستند زیرا مانند سایر بافتها در معرض خون و سیستم ایمنی قرار ندارند. عروق خونی که مواد مغذی و سایر مواد شیمیایی را به مغز میرسانند، در بالای نرم شامه قرار دارند. مویرگهای متصل به رگهای خونی مغز، نفوذپذیری کمتری نسبت به مویرگهای سایر نقاط بدن دارند. سلول های اندوتلیال مویرگی، اتصالات تنگی را تشکیل میدهند که انتقال اجزای خون به مغز را کنترل میکند. علاوه بر این، مویرگهای جمجمه دارای روزنهها (ساختاری پر از منفذ که توسط یک غشا محاصره شده است) و کیسههای پینووکیتوتیک کمتری نسبت به دیگر مویرگها هستند. در نتیجه، مواد سیستم گردش خون ارتباط مستقیم با سیستم عصبی مرکزی ندارند. این پدیده به نام سد خونی مغزی شناخته میشود. سد خونی مغزی مایع مغزی نخاعی را از آلودگی محافظت میکند و پاتوژنهای میکروبی را از مغز دور نگه میدارد. در نتیجه هیچ میکروبیتا (جاندار ریز) طبیعی در مایع مغزی نخاعی وجود ندارد. سد خونی مغزی نیز مانع حرکت بسیاری از داروها، به ویژه ترکیباتی که محلول در چربی نیستند، به مغز میشود. سد خونی مغزی انشعابات عمیقی برای درمان عفونتهای سیستم عصبی مرکزی دارد، زیرا داروها نمیتوانند از سد خونی مغزی عبور کرده و بر پاتوژنهایی که باعث عفونت می شوند تاثیر گذارند. مغزمغز، که برای محافظت بیشتر در جمجمه محصور شده، از سه قسمت اصلی تشکیل شده است:
مغز یک فرد بزرگسال ۳ پوند (حدود یک و نیم کیلوگرم) وزن دارد. مغز دارای ۱۰۰ بیلیون عصب است که نورون نامیده میشوند و تریلیونها سلول کمکی به نام گلیا دارد. نخاعنخاع نیز مانند مغز در یک ساختار محافظت کننده محصور شده است. درون مهرهها، مادهای از جنس پرده سخت شامه مغز، آراکنوئید یا عنکبوتیه، نرم شامه و یک سد خونی نخاعی وجود دارد که انتقال اجزای خون از رگهای خونی مرتبط با نخاع را کنترل میکند. بخشهای سیستم عصبی محیطیسیستم عصبی محیطی از اعصابی تشکیل شده که اندامها، اعضا و دیگر قسمتهای بدن را به مغز و نخاع متصل میکند. دستگاه عصبی محیطی، بر خلاف مغز و نخاع، هیچ محافظی از جنس استخوان، مننژ یا سدهای خونی ندارد. در نتیجه اعصاب سیستم عصبی محیطی بیشتر در معرض آسیب و عفونت هستند. آسیبهای میکروبی به اعصاب محیطی منجر به سوزش یا بی حسی میشود که به نام نوروپاتی شناخته شده است. آسیبهای روحی و عوامل دیگری به جز عفونت، مانند برخی از داروها یا بیماریهای مزمن مانند دیابت نیز باعث سوزش و بی حسی میشوند. سلولهای سیستم عصبیبافتهای سیستم عصبی مرکزی و محیطی از سلولهایی به نام سلولهای گلیال (سلولهای نوروگلیال ) و نورونها (سلولهای عصبی) تشکیل شدهاند که در ادامه به بررسی هرکدام میپردازیم: نورونهانورونها همان سلولهای عصبی هستند. نورون یک سلول تحریکپذیر الکتریکی است که اطلاعات را از طریق سیگنالهای الکتریکی و شیمیایی پردازش کرده و سپس اطلاعات را انتقال میدهد. سیگنالهای شیمیایی از طریق سیناپسها که اتصالات خاص با سلولها هستند، به نورونها میرسند. نورونها به یکدیگر متصل شده و شبکهای را تشکیل میدهند. یک نورون معمولی شامل یک جسم سلولی (که سوما نامیده میشود)، یک دندریت و یک آکسون است. دندریتها رشتههایی هستند که از جسم سلولی بوجود میآیند، و اغلب تا صدها میکرومتر گسترش یافته و دارای چندین شاخه هستند که یک درخت دندریتیک پیچیده را تشکیل میدهند. آکسون یک رشته سلولی خاص است که از جسم سلولی بوجود آمده و تا فاصله یک متر حرکت میکند. سلولهای گلیالسلولهای گلیال در سازماندهی نورونها کمک کرده و چهارچوبی برای برخی از ویژگیهای عملکردهای نورونی فراهم میکنند و همچنین در بهبود و التیام آسیبهای عصبی نیز نقش دارند. سیستم اعصاب سمپاتیک و پاراسمپاتیکسیستم اعصاب پاراسمپاتیک، تعادل، ثبات و توازن بدن و همچنین کنترل بدن در حالت استراحت را بر عهده دارد و مسئول عملکرد استراحت و هضم در بدن است. سیستم اعصاب سمپاتیک، کنترلکننده پاسخهای بدن در هنگام خطر و مسئول پاسخ جنگ یا فرار است. اعصاب سمپاتیک و پاراسمپاتیک بخشی از سیستم اتوماتیک هستند که مسئول اعمال غیر ارادی بدن انسان است. نحوه عملکرد سیستم عصبیسیستم عصبی دارای سه عملکرد مشترک بر اساس ورودیهای حسی، هماهنگی و خروجیهای حرکتی است. ورودیهای حسیورودیهای حسی از گیرندههای حسی میآیند که تغییرات حسی درون و بیرون بدن را به مغز میرسانند. مجموع تمام اطلاعاتی که توسط این گیرندهها جمع میشود را ورودی حسی مینامند. سیستم عصبی این ورودیهای حسی را پردازش و تفسیر کرده و تصمیم میگیرد که چه واکنشی انجام دهد. سیستم عصبی، اندامهای مسئول مانند ماهیچهها و غدد را فعال میسازد تا به ورودی پاسخ بدهند. این پاسخ را خروجی حرکتی مینامند. آناتومی اعصاب بدن هماهنگی حسیعملکرد اولیه سیستم عصبی، کنترل و انتقال اطلاعات درسراسر بدن است. سیستم عصبی با استفاده از گیرندههای حسی، اطلاعات را از محیط گرفته و آنها را به قسمتهای مختلف بدن میفرستد. ورودیهای حسی به سیستم عصبی مرکزی ارسال میشود تا در آنجا پاسخ مناسب تعیین شود. پاسخ حرکتیهنگامی که پاسخ مشخص شد، سیگنالها را از طریق خروجی حرکتی به عضلات یا غدد میفرستد تا پاسخ دادن آغاز شود. در انسان، وجود سیستم پیشرفته باعث شده تا مواردی مانند زبان، بیان مفاهیم به صورت انتزاعی، انتقال فرهنگ و بسیاری از ویژگیهای دیگر جامعه به وجود آیند که اگر این سیستم عصبی پیشرفته وجود نداشت، چنین مواردی نیز وجود نداشتند. :: برچسبها: شناخت , آناتومی , سیستم , عصبی , نقشه , اعصاب , بدن , انسان , پزشکی , :: بازدید از این مطلب : 70 نوشته شده توسط : پزشک و درمان
بیماری اوتیسم یک اختلال نورولوژیک است که خودش را در سالهای اولیه رشد کودک نمایان میکند. این اختلال باعث مشکلاتی چون رفتارهای تکراری، نقص در مهارتهای ارتباطی کلامی و غیرکلامی و رفتارهای اجتماعی میگردد. منظور از اختلال اوتیسم در کودکان و بزرگسالان چیست؟اختلال اوتیسم به گروهی از اختلالات پیچیده عصبی گفته میشود که به الگوهای تکراری و مشخص رفتاری و مشکلات ارتباطات و تعامل اجتماعی مربوط میشود. علائم اوتیسم از دوران کودکی شروع میشود و زندگی فرد را به شدت تحت تاثیر قرار میدهد. طیف وسیعی از علائم، مهارتها و سطوح ناتوانی در عملکرد وجود دارد که میتواند در افراد مبتلا به اختلال اوتیسم رخ دهد. بعضی از کودکان و بزرگسالان مبتلا به اختلال اوتیسم بهطور کامل قادر به انجام تمام فعالیتهای روزمره زندگی هستند، درحالی که دیگر بیماران اوتیسمی برای انجام فعالیتهای اساسی نیاز به پشتیبانی زیادی دارند. آیا اوتیسم درمان دارد؟اوتیسم ناتوانی مادام العمر است که بر بعضی از کودکان و بزرگسالان تاثیر میگذارد. مشکل اصلی دشواری در مهارتهای اجتماعی و ارتباطی و داشتن رفتارهای محدود یا تکراری است. کیفیت زندگی بسیاری از کودکان و بزرگسالان مبتلا به اوتیسم میتواند بهطور قابل توجهی با تشخیص زودهنگام و درمان مناسب بهبود یابد. در حال حاضر هیچ روش استانداردی برای درمان بیماری اوتیسم وجود ندارد. راههای زیادی برای افزایش توانایی فرزند شما جهت رشد و یادگیری مهارتهای جدید وجود دارد. شروع به یادگیری زودهنگام این مهارتها میتواند نتایج بهتر به همراه داشته باشد. درمان اوتیسم شامل رفتاردرمانی و ارتباطات درمانی، آموزش مهارتها و مصرف داروها برای کنترل علائم است. درمان اوتیسم علت بیماری اوتیسم چیست؟متخصصین علت اصلی بیماری اوتیسم را نمیدانند اما تحقیقات نشان میدهد که ژنها و محیط زیست نقش مهمی ایفا میکنند. برخی از عوامل خطر اوتیسم عبارتاند از:
جنسیتاحتمال ابتلا پسران به اختلال اوتیسم بیشتر از دختران تشخیص داده شده است. داشتن پدر و مادر مسنمادری که زمان تولد نوزاد بیش از۳۵ ساله دارد یا پدری که ۴۰ ساله یا بیشتر است. ژنتیکبعضی از کودکان مبتلا به بیماری اوتیسم اختلال ژنتیکی خاصی نیز دارند. این شرایط شامل سندرم داون، سندرم X شکننده و اسکلروز توبول است. علائم اوتیسم در کودکان و بزرگسالانبرای بسیاری از کودکان علائم بیماری اوتیسم با افزایش سن و رفتار درمانی بهبود مییابد. برخی از کودکان مبتلا به اختلال اوتیسم در دوران نوجوانی ممکن است دچار افسردگی یا مشکلات رفتاری شوند و درمان آنها هنگام انتقال به بزرگسالی ممکن است تغییراتی داشته باشد. افراد مبتلا به اختلال اوتیسم معمولا در زمان بزرگسالی نیز نیاز به کمک و پشتیبانی دارند، اما بسته به شدت اختلال، افراد مبتلا ممکن است قادر به داشتن شغل موفق و داشتن زندگی مستقل یا همراه با حمایت باشند. شدت اختلال اوتیسم میتواند بسیار متفاوت باشد و بر اساس میزان ارتباط اجتماعی، اصرار بر محیط و فعالیتهای مشابه و الگوهای تکراری رفتاری میتواند عملکرد روزانه فرد را تحت تاثیر بگذارد. علائم اوتیسم عبارتاند از:
مشکل در تعاملات اجتماعیافراد مبتلا به اوتیسم ایجاد و حفظ روابط را دشوار میدانند. این به این دلیل است که آنها بهطور غریزی به اشکال غیرکلامی ارتباطات مانند حالت صورت، حرکات فیزیکی و تماس چشمی پاسخ نمیدهند. آنها اغلب قادر به درک و بیان نیازهای خود نیستند زیرا آنها قادر به تفسیر و درک نیازهای دیگران نیستند. این موضوع توانایی آنها در به اشتراک گذاشتن علایق و فعالیتهایشان با دیگران را دچار لطمه میکند. ضعف در برقراری ارتباطاتاز آنجا که افراد مبتلا به بیماری اوتیسم در مهارتهای ارتباطی مشکل دارند، ممکن است ملاقات با افراد و دوست شدن برایشان دشوار باشد. اغلب به نظر میرسد که آنها در جهان خودشان زندگی میکنند. آنها همچنین ممکن است در پیشرفت گفتاری تاخیر داشته باشند و درک بسیاری از چیزهایی که افراد به آنها میگویند برایشان دشوار است و این بر توانایی آنها در ایجاد و حفظ مکالمات تاثیر میگذارد. آنها کنایه را درک نمیکنند و همهچیز را به معنای واقعی کلمه متوجه میشوند. افرادی که مبتلا به اوتیسم هستند اغلب بسیار صادق هستند، زیرا قبل از صحبت کردن چیزی را فیلتر نمیکنند. این بیماران همچنین ممکن است عباراتی را که در تلویزیون شنیدهاند یا کلماتی که افراد پیش از آن به آنها گفته بودند تکرار کنند. برای افرادی که مبتلا به اوتیسم هستند و مهارتهای زبان خوبی هم دارند، بیان نیازهایشان و تفسیر نیازهای دیگران دشوار است و ممکن است از جملات به صورت تصادفی بدون توجه به معنا یا موضوع صحبت استفاده کنند. حساسیت به محرکهای بیرونیافراد مبتلا به اختلال اوتیسم همچنین به صداها، لمس، مزهها، بوها، نور و رنگها بیش از حد حساس هستند. برای فرد اوتیسمی که دارای حساسیت بیش از حد است، صداهایی که دیگران ممکن است متوجه آنها نباشند، غیرقابل تحمل است و ممکن است نیازمند استفاده از محافظ گوش برای جلوگیری از شنیدن صداها باشد. برخلاف بیماران اوتیسمی خیلی حساس، افراد مبتلا به بیماری اوتیسم نیز وجود دارند که هیچ حساسیتی نسبت به رفتارهای خود ایمنی ندارند و یا حساسیت آنها بیش از حد پایین است برای مثال بیمار ممکن است به دست و پای خود آسیب بزند، بیش از حد بچرخد یا سرش را به جایی بکوبد. چگونگی تشخیص اختلال اوتیسمتست اوتیسم در کودکان شامل پرسشنامه یا ابزار غربالگری برای جمعآوری اطلاعات در مورد پیشرفت و رفتار کودک میباشد. بعضی از ابزارهای غربالگری صرفا بر مشاهدات والدین تکیه میکنند، در حالی که برخی دیگر بر ترکیبی از مشاهدات والدین و پزشک متکی هستند. اگر ابزارهای غربالگری احتمال اختلال اوتیسم را نشان دهند، معمولا ارزیابی جامعتر انجام خواهد شد. راههای کنترل و درمان بیماری اوتیسمدرمان قطعی اوتیسم وجود ندارد. درمان و مداخلات رفتاری برای بهبود علائم خاص طراحی شده و میتواند این علائم را بهطور قابل توجهی بهبود بخشد. برنامه درمان مناسب با درمانها و مداخلات همراه است که نیازهای خاص فرد را برآورده میکنند. اکثر متخصصان معتقدند که مداخله زودهنگام بهتر و مفیدتر است. به طور کلی روشهایی که برای کنترل اختلال اوتیسم پیشنهاد میشود شامل موارد زیر است:
مداخلات آموزشی و رفتاریمداخلات رفتاری و آموزشی زودهنگام در بسیاری از کودکان مبتلا به اختلال اوتیسم بسیار موفق بوده است. در این مداخلات درمانگرها از تمرینات آموزشی بسیار متمرکز و شدید برای کمک به مهارتهای اجتماعی و زبان کودکان، مانند تجزیه و تحلیل کاربردی رفتار استفاده میکنند که رفتارهای مثبت را تقویت میکند و مانع از رفتارهای منفی میشود. درمان اختلال اوتیسم علاوه بر این، مشاوره خانواده برای والدین و خواهر و برادر کودکان مبتلا به اختلال اوتیسم اغلب به خانوادهها کمک میکند تا با چالشهای خاص زندگی با یک کودک مبتلا به اختلال اوتیسم مقابله کنند. دارو درمانی اوتیسمدر حالی که دارو نمیتواند بیماری اوتیسم یا حتی علائم اصلی آن را درمان کند، اما برخی از داروها میتوانند به کاهش علائم مرتبط مانند اضطراب، افسردگی و اختلال وسواس فکری و رفتاری کمک کنند. داروهای ضد روانپریشی برای درمان مشکلات رفتاری شدید استفاده میشوند. همچنین در صورت وقوع تشنج، میتوان آن را با یک یا چند داروی ضد تشنج درمان میشود. داروهایی که برای درمان افراد مبتلا به اختلال کمبود توجه مورد استفاده قرار میگیرند، میتواند بهطور مؤثر برای کمک به کاهش تکانشگری و بیش فعالی در افراد مبتلا به بیماری اوتیسم استفاده شود. والدین، مراقبین و افرادی که مبتلا به اوتیسم میباشند باید قبل از اتخاذ هر نوع درمان اثبات نشده احتیاط کنند. :: برچسبها: اوتیسم , بیماری , اختلال رفتاری , پزشکی , :: بازدید از این مطلب : 60 نوشته شده توسط : پزشک و درمان
شناخت بیماری آنوریسم مغزی
آنوریسم مغزی به معنای وجود یک ناحیه ضعیف و برآمده در دیواره شریانی است که به مغز خونرسانی میکند. در اغلب موارد آنوریسم یا کلاف مغزی هیچ علائمی ایجاد نمیکند و بیمار متوجه آن نمیشود. در موارد نادری، آنوریسم مغزی پاره میشود و در نتیجه خونریزی مغزی و به دنبال آن، سکته مغزی ایجاد میشود. در صورتی که آنوریسم مغزی پاره شود، خونریزی زیر عنکبوتیه رخ میدهد. بسته به شدت خونریزی، ممکن است آسیبهای مغزی یا مرگ رخ دهد. ناحیهای که بیش از همه در آن خونریزی رخ میدهد، شبکهای از رگهای خونی در پایه مغز است که حلقه شریانی ویلیس نام دارد. آیا آنوریسم مغزی باعث مرگ میشود؟آنوریسم مغزی با علائمی مانند سردرد ناگهانی، استفراغ، از دست دادن هوشیاری و تشنج همراه است. اگر شما یا یکی از اطرافیانتان چنین علائمی دارند، لازم است که سریعا به پزشک مراجعه کنید. آنوریسمهایی که منجر به خونریزی شده باشند بسیار جدی و خطرناک هستند. در بسیاری از موارد، خونریزی آنوریسم مغزی منجر به مرگ یا ناتوانیهایی در بیمار میشود. برای کنترل آنوریسم لازم است که بیمار در بیمارستان بستری شود و به منظور کاهش فشار داخلی مغز و کنترل تنفس و علائم حیاتی (مانند فشارخون) کاملا تحت نظر باشد و لازم است که برای پیشگیری از برآمدگی مجدد شریانها، درمانهای لازم صورت گیرند. آنوریسم مغزی علت آنوریسم مغزی چیست؟ممکن است شخصی به صورت ارثی مستعد بروز آنوریسم مغزی باشد و یا اینکه بالا رفتن سن یا تصلب شرایین موجب بروز این مشکل شود. برخی از عوامل خطر نیز موجب افزایش احتمال بروز آنوریسم مغزی میشوند و یا در صورتی که شخص به آنوریسم مبتلا باشد، خطر پارگی آن را افزایش میدهند. مهمترین دلایل پارگی آنوریسم مغزی عبارتند از:
سابقه خانوادگیافرادی که سابقه خانوادگی در ابتلا به آنوریسم مغزی دارند، بیش از دیگران در معرض ابتلا به آنوریسم مغزی هستند. سابقه ابتلا به آنوریسم در گذشتهافرادی که قبلا دچار این مشکل شدهاند، ممکن است در آینده مجددا نیز به آن دچار شوند. جنسیتزنان بیشتر از مردان دچار کلاف مغزی و خونریزی زیر عنکبوتیه میشوند. نژادافرادی از نژاد آفریقای آمریکایی بیشتر از سفیدپوستان مستعد خونریزی زیر عنکبوتیه هستند. فشارخون بالاخطر بروز خونریزی زیر عنکبوتیه در افرادی که سابقه فشارخون بالا دارند بیشتر است. سیگار کشیدنسیگار کشیدن علاوه بر این که موجب بالا رفتن فشار خون میشود، به طور مستقیم نیز خطر پاره شدن آنوریسم مغزی را بسیار بالا میبرد. علائم آنوریسم مغزی چیست؟آنوریسم مغزی در اغلب موارد موجب بروز هیچ علائمی نمیشود و طی تستهای تشخیصی که برای سایر مشکلات انجام میشوند، به طور تصادفی تشخیص داده میشود. اما در برخی موارد دیگر، آنوریسم مغزی با ایجاد فشار بر روی نواحی از مغز، موجب بروز مشکلات و علائمی میشود. در صورتی که این حالت رخ دهد، شخص دچار علائمی مانند سردرد شدید، تاربینی، تغییر در گفتار، درد گردن و سایر علائم میشود که این موضوع بستگی به محل بروز آنوریسم در مغز و شدت آن دارد. علائم آنوریسم مغزی پاره شده معمولا به طور کاملا ناگهانی بروز میکنند. اگر هر یک از علائم زیر را دارید یا متوجه وجود آن در سایر افراد شدید، فورا با اورژانس تماس بگیرید:
روشهای تشخیص آنوریسم مغزیاز آنجایی که آنوریسم مغزی موجب بروز هیچ علائمی نمیشود، این بیماری معمولا در حین تشخیص یا درمان سایر بیماریها به طور تصادفی تشخیص داده میشود. در صورتی که پزشک شما به وجود کلاف مغزی مشکوک باشد، ممکن است یکی از تستهای تشخیصی زیر را تجویز کند:
سی تی اسکنبا کمک این تست میتوان خونریزی مغزی را تشخیص داد. در صورتی که پزشک حدس بزند که آنوریسم مغزی شما پاره شده و خونریزی زیر عنکبوتیه رخ داده است، پانکسیون کمری (نمونهبرداری از مایع مغزی نخاعی) نیز انجام میشود. اسکن سی تی ای (CTA) یا توموگرافی کامپیوتری آنژیوگراماین تست نسبت به اسکن سی تی دقیقتر است و با کمک آن بهتر میتوان رگهای خونی را بررسی کرد. در این تست از اسکن سی تی، تکنیکهای کامپیوتری ویژه و ماده کنتراست رنگی که در خون تزریق میشود، استفاده میشود. اسکن ام آر آیاین تست مشابه با CTA است و در آن از میدانهای مغناطیسی و امواج رادیویی برای عکسبرداری از رگهای خونی استفاده میشود. در این روش نیز ممکن است از ماده کنتراست رنگی برای رسیدن به وضوح بهتر عکس استفاده شود. آنژیوگرام مغزیطی این تست که لوله بسیار باریک از طریق رگی که در کشاله ران یا بازو قرار دارد وارد رگهای بدن شده و وارد مغز میشود. سپس یک ماده کنتراست رنگی درون شریان مغزی تزریق میشود. مانند تستهای بالایی، ماده کنتراست رنگی موجب میشود که وجود هر مشکلی در رگهای مغزی از جمله آنوریسم، در تصاویر اشعه ایکس نمایان شود. این تست بیشتر تهاجمی است و خطرات بیشتری به همراه دارد اما این روش بهترین راه ممکن برای تشخیص محل آنوریسمهای کوچک (کمتر از ۵ میلیمتر است) نحوه درمان آنوریسم مغزیپزشک شما قبل از انتخاب بهترین روش درمانی باید موارد مختلفی را مدنظر قرار دهد. عواملی که بر انتخاب روش درمان آنوریسم مغزی موثرند عبارتاند از سن، اندازه آنوریسم، سایر عوامل خطر و وضعیت کلی سلامتی شما. از آنجایی که احتمال پاره شدن آنوریسمهای کوچک (کمتر از ۱۰ میلیمتر) کم است و جراحی برای درمان آنوریسم مغزی یک جراحی پرخطر محسوب میشود، در این موارد پزشک تنها وضعیت شما را تحت نظر میگیرد و جراحی انجام نمیدهد. پزشک راههایی را برای سالم نگه داشتن عروق خونی به شما پیشنهاد میدهد مانند کنترل فشارخون و ترک سیگار. درمان آنوریسم مغزی اگر آنوریسم مغزی بزرگ باشد و یا موجب علائمی مانند درد شده باشد و یا این که شما سابقه پارگی آنوریسم مغزی در گذشته را داشته باشید، ممکن است جراحی آنوریسم مغزی برای شما تجویز شود. از روشهای زیر برای درمان آنوریسم مغزی پاره شده و پاره نشده استفاده میشود:
روش آمبولازیسیون اندوواسکولار (بستن رگ از طریق جراحی بسته)طی این عمل جراحی یک لوله بسیار باریک وارد شریان مورد نظر میشود و در نزدیکی آنوریسم مغزی قرار میگیرد. در یکی از روشها، یک سیمپیچ نرم از طریق لوله وارد شریان شده و درون آنوریسم را پر میکند و بنابراین احتمال پاره شدن آنوریسم بسیار کم میشود. در روشی دیگر یک توری در آنوریسم قرار داده میشود تا جریان خون در فضای آنوریسم کم شود و آنوریسم پاره نشود. این روش از روش جراحی باز بسیار کم تهاجمیتر است اما با خطراتی مانند پاره شدن آنوریسم همراه است. روش کلیپس زدن با جراحی بازدر این جراحی یک کلیپس فلزی کوچک در اطراف پایهی آنوریسم قرار داده میشود تا این قسمت به طور کامل از جریان خون درون شریانی جدا شود. این کار موجب کاهش فشار روی آنوریسم میشود و از پاره شدن آن جلوگیری میکند. امکان انجام این جراحی به محل آنوریسم، اندازه آن و وضعیت کلی سلامت شما بستگی دارد. هر دوی این جراحیها باید در بیمارستان انجام شوند. در برخی از موارد، شکل آنوریسم مغزی به گونهای است که هر دو سر کلاف مغزی باید بریده شود و سپس دو انتهای رگ مجددا به هم بخیه زده شود، اما این حالت به ندرت رخ میدهد. گاهش اوقات این شریان به اندازه کافی بلند نیست که دوباره به هم بخیه زده شود که در این صورت از پیوند شریان که از شریان دیگری گرفته شده استفاده میشود. تغییر سبک زندگیاگر شما به آنوریسم مغزی پاره نشده دچار هستید، میتوانید با ایجاد تغییراتی در سبک زندگی خود، احتمال پاره شدن آن را کاهش دهید. این موارد عبارتند از:
:: برچسبها: بیماری , آنوریسم , کلاف , مغزی , پزشکی , اعصاب , , :: بازدید از این مطلب : 74 نوشته شده توسط : پزشک و درمان
ام آر آی یک روش تصویربرداری پیشرفته است که از طریق آن میتوان تصویر بافتهای درونی بدن را دید. در صورتی که اصول ایمنی رعایت شود، ام ار ای یک روش کاملا ایمن برای تصویر برداری است. تصویربرداری ام آر آی (MRI) و مزایای آنتصویربرداری رزونانس مغناطیسی (ام آر آی) روشی است که در آن از میدان مغناطیسی و امواج رادیویی برای تصویربرداری دقیق از ارگانها و بافتهای درون بدن استفاده میشود. بیشتر دستگاههای ام آر ای بزرگ و لولهای شکل هستند. زمانی که شما داخل دستگاه ام آر آی میشوید، میدان مغناطیسی باعث میشود که اتمهای هیدروژن به طور موقتی در بدن شما تغییر جهت یابند. امواج رادیویی باعث همسو شدن اتمها و ایجاد شدن سیگنالهای بسیار ضعیف شده که برای ساختن عکسهای مقطعی ام آر ای استفاده میشود. دستگاه ام آر آی همچنین میتواند برای تولید عکسهای سه بعدی که از زوایای مختلف دیده میشوند به کار برده شود. امروزه پزشکان برای عکسبرداری از داخل بدن بیماران از دستگاهی به نام ام آر ای استفاده میکنند. مزایای ام آر آی نسبت به دیگر تجهیزات عکسبرداری این است که تصاویر واضحتری را ارائه میدهد؛ اما افرادی که اضافه وزن بسیار دارند یا از ایمپلنتهای فلزی استفاده کردهاند برای استفاده از ام آر آی محدودیت دارند. همچنین زنان باردار نیز قبل از استفاده از دستگاه ام آر ای باید با پزشک یا متخصص رادیولوژی مشورت نمایند. چرا عکسبرداری به روش ام آر آی انجام میشود؟ام آر آی (MRI) یک روش غیرتهاجمی است که پزشک برای معاینه ارگانها، بافتها و سیستم اسکلتی بدن به کار میبرد. با این روش تصاویری با کیفیت بالا از بدن گرفته میشود که به تشخیص بسیاری از بیماریها و مشکلات کمک میکند. انواع ام ار ایام ار ای انواع مختلفی دارد که شامل موارد زیر است:
انواع ام آر آی مغز ام آر ای مغز و نخاعدر بسیاری از موارد از ام آر آی مغز و نخاع استفاده میشود. این تصاویر غالبا برای کمک به تشخیص بیماریهای زیر به کار برده میشوند:
یکی از انواع ام آر ای، ام آر آی (MRI) عملکردی مغز است. با این روش تغییرات متابولیسمی ایجاد شده در مغز اندازهگیری میشود. همچنین با این روش آناتومی مغز بررسی شده و مشخص میشود که کدام قسمت مغز عملکرد بحرانی دارد. ام آر آی مغز به مشخص شدن قسمتهای کنترل حرکتی و زبانی در مغز افرادی که میخواهند عمل مغز انجام دهند کمک میکند. ام آر آی عملکردی همچنین برای ارزیابی آسیبدیدگی ناشی از جراحات سر و اختلالاتی نظیر بیماری آلزایمر به کار میرود. ام آر آی قلب و عروق خونیام آر آی قلب و عروق خونی برای بررسی و ارزیابی موارد زیر به کار برده میشود:
ام آر آی ارگانهای داخلی دیگرام آر ای ممکن است برای بررسی تومورها یا ناهنجاریهای دیگر در بسیاری از ارگانهای بدن به کار برده شود. برخی از این ارگانها عبارتند از:
ام آر آی استخوانها و مفاصلام آر آی (MRI) همچنین برای ارزیابی قسمتهای زیر در بدن به کار برده میشود:
ام آر آی سینهام آر آی همچنین ممکن است همراه با ماموگرافی برای تشخیص سرطان سینه به خصوص در زنانی که بافت تودهای در سینه دارند یا در آنهایی بیشتر در معرض ابتلا به این سرطان قرار دارند انجام شود. عوارض ام آر آی چیست؟از آنجا که در دستگاه MRI از میدان مغناطیسی قوی استفاده میشود، وجود تجهیزات فلزی در بدن ممکن است باعث ایجاد عوارضی شده یا بر قسمتی از تصاویر گرفته شده به روش ام آر آی تاثیر بگذارد. قبل از انجام ام آر آی به تکنسین آن در مورد استفاده از دستگاههای الکترونیکی یا فلزی در بدن اطلاع دهید تا شما را از عوارض دستگاه ام ار ای آگاه سازند. برخی از این تجهیزات فلزی یا الکترونیکی عبارتند از:
اگر شما خالکوبی کردهاید، از پزشک در مورد تاثیر آن بر تصاویر گرفته شده با ام آر ای سؤال کنید. برخی از جوهرهای تیره ممکن است حاوی مواد فلزی باشند. قبل از انجام ام آر آی، به پزشک در مورد قصد خود برای بارداری اطلاع دهید. خطر ام ار ای در بارداری شامل اثرات میدان مغناطیسی روی جنین هنوز به طور دقیق مشخص نشده است. ممکن است پزشک از روشهای جایگزین استفاده کرده یا تصویربرداری به روش ام آر آی را به تاخیر بیندازد. قبل از انجام ام آر آی حتما به پزشک و تکنسین دستگاه در مورد مشکلات کلیوی و کبدی خود اطلاع دهید زیرا بیماریهای این ارگانها ممکن است باعث ایجاد محدودیت در عوامل کنتراست تزریقی را در حین اسکن محدود کند. نحوه آماده شدن برای انجام ام آر آیقبل از انجام ام آر آی، میتوانید مطابق برنامه خود غذا خورده و داروهای خود را مصرف کنید مگر این که پزشک دستور دیگری داده باشد. معمولا از شما خواسته میشود اشیای فلزی که ممکن است بر میدان مغناطیسی تاثیر بگذارند را از خود دور کنید. برخی از این وسایل عبارتند از:
آمادگی برای ام آر آی در حین انجام ام آر آی چه اقداماتی انجام میشود؟دستگاه MRI مانند یک لوله بزرگ باریک است که هر دو طرف آن باز است. شما روی یک تخت متحرک دراز کشیده و به سمت داخل این لوله هدایت میشوید. یک تکنسین از اتاق دیگری شما را تحت نظر دارد و شما میتوانید از طریق یک میکروفون با او صحبت کنید. اگر شما ترس از محوطههای بسته دارید (کلاستروفوبیا) به شما داروهایی داده میشود که در هنگام انجام ام آر آی خوابیده و اضطراب کمتری داشته باشید. بیشتر افراد این فرآیند را بدون مشکل انجام میدهند. دستگاه ام آر آی یک میدان مغناطیسی قوی و امواج رادیویی هدایت شده اطراف شما ایجاد میکند. انجام این فرایند دردی به همراه ندارد. شما میدان مغناطیسی یا امواج رادیویی را احساس نمیکنید و قسمت متحرکی هم در اطراف شما وجود ندارد. در حین انجام ام آر آی، قسمت داخلی مگنت، ضربات مکرر، ضربان و صداهای دیگری ایجاد میکند. استفاده از محافظ گوش یا گوش دادن به موسیقی میتواند اثر این نویزها را کاهش دهد. در برخی موارد، ماده کنتراست که معمولا گادولینیوم است ممکن است از طریق سیاهرگهای دست یا بازو تزریق به شما شود. ماده کنتراست برخی ظواهر تصویر را بهبود میبخشد. احتمال بروز واکنشهای آلرژیک در اثر استفاده از ماده کنتراستی که در ام آر آی به کار برده میشود کمتر از ماده کنتراستی است که در سی تی اسکن استفاده میشود. فرآیند انجام ام آر آی ممکن است از ۱۵ دقیقه تا بیش از یک ساعت طول بکشد. شما باید کاملا بیتحرک باشید زیرا هر حرکتی باعث تار شدن عکس میشود. در هنگام انجام ام آر آی عملکردی شما باید برخی کارها را انجام دهید که عبارتند از ضربه زدن با شصت به انگشتان دیگر، سائیدن سنباده یا پاسخ به پرسشهایی که از شما میشود. این کارها به مغز در کنترل فعالیتها کمک میکند. مراقبت بعد از ام آر آیاگر شما تحت تاثیر داروهای آرامبخش نباشید میتوانید بلافاصله پس از انجام اسکن به فعالیتهای روزمره و عادی خود بپردازید. اما اگر برای انجام این اسکن به بیمار آرامبخش داده شود پرسنل ممکن است تا یکی دو ساعت بعد از دریافت داروی آرامشبخش بیمار را مرکز نگه داشته تا کاملا هوشیار شود. تفسیر جواب ام آر آیپزشکی که برای تفسیر تصاویر MRI آموزش دیده است (رادیولوژیست) تصاویر گرفته شده از شما را آنالیز کرده و به پزشک شما گزارش میدهد. پزشک شما هر مطلب مهمی را با شما در میان گذاشته و مراحل را با شما پیش میبرد. هزینه ام آر آیام آر آی نسبت به دیگر تجهیزات عکسبرداری مانند سی تی اسکن هزینه بیشتری دارد اما به دلیل اینکه تصاویر واضحتری را ارائه میدهد. اکثر متخصصین برای تشخیص دقیق بیماریها استفاده از آن را ترجیح میدهند. مثلا برای اختلالات مغزی مانند تومور مغزی با وجود اینکه هزینه ام آر آی مغز بیشتر از سایر روشهای عکس برداری است، اما توصیه میشود تنها ام آر آی انجام شود. :: برچسبها: ام آر آی , MRI , تشخیص , بیماری های , مغز , اعصاب , پزشکی , , :: بازدید از این مطلب : 69 نوشته شده توسط : پزشک و درمان
اختلال یادگیری یک مشکل شایع در میان کودکان است که باعث میشود کودک با وجود داشتن هوش عادی یا حتی بیشتر از آنها، در خواندن، نوشتن، هجی کردن، استدلال کردن، به خاطر آوردن، و یا سازماندهی اطلاعات، مشکل داشته باشند. این مقاله به بررسی انواع اختلال یادگیری میپردازد و راهکارهای مناسب جهت درمان این اختلال را بیان میکند. اختلال یادگیری در کودکان شامل چه مواردی میشود؟اختلال یادگیری مشکلی است که بر چگونگی دریافت و پردازش اطلاعات فرد تاثیر میگذارد. کودکانی که مبتلا به اختلال یادگیری هستند ممکن است در هریک از موارد زیر دچار مشکل شوند:
اختلال در یادگیری کودکان هیچ ربطی به هوش فردی ندارد. به عبارت بهتر، کودکی که دچار اختلال یادگیری است فقط ممکن است چیزها را به طور متفاوتی ببیند، بشنود یا درک کند. این مسئله میتواند کارهای روزمره نظیر مطالعه برای امتحان یا تمرکز داشتن سر کلاس را بسیار دشوار کند. فرد مبتلا به این اختلال میتواند تدابیری اتخاذ کند تا بتواند این تفاوتها را راحتتر مدیریت کند. با شناخت زودتر علائم احتمالی اختلال یادگیری، والدین میتوانند هرچه زودتر به فرزند خود کمک لازم را بکنند. تاخیر در راه افتادن و صحبت کردن یا مشکل در اجتماعی شدن میتواند از علائم اختلال یادگیری در کودکان نوپا، دانش آموزان و دبستانیها باشد. اگر شاهد این علائم در فرزند خود هستید به متخصص مغز و اعصاب مراجعه کنید تا مغز کودک و اختلال عصبی مرکزی وی را مورد سنجش و یررسی قرار دهد. اختلالات یادگیری در کودکان پزشک میتواند داروهایی تجویز کند تا اختلال یادگیری برطرف شده و مشکلات جانبی مثل استرس و اضطراب کاهش یابد. همچنین متخصص میتواند تشخیص دهد که آیا کودک شما مبتلا به بیش فعالی و عدم تمرکز (ADHD) است یا خیر؛ زیرا بیش فعالی خود میتواند سبب اختلال یادگیری شود که این مشکل با مصرف دارو قابل کنترل است. انواع اختلال یادگیریانواع مختلفی از اختلالات و ناتوانیهای یادگیری وجود دارند که میتوانند روی کودک تاثیرات مختلفی داشته باشند. نکته حائز اهمیت آن است که اختلال بیش فعالی و نقص توجه (ADHD) و اختلال اوتیسم شبیه اختلالات یادگیری نیستند. انواع اختلال های یادگیری عبارتند از:
دیسپراکسیا یا اختلال کنش پریشی در کودکاناین اختلال روی مهارتهای حرکتی کودک تاثیر میگذارد. مهارتهای حرکتی به ما در حرکت و هماهنگی عضلات کمک میکنند. طفل مبتلا به دیسپراکسیا ممکن است به اشیا برخورد کند یا در نگهداشتن قاشق یا بستن بند کفش خود دچار مشکل شود. بعدها ممکن است در کارهایی مثل نوشتن و تایپ کردن نیز با اشکال مواجه شود. مشکلات دیگر مرتیط با دیسپراکسیا عبارتند از:
دیسلکسیا (خوانش پریشی)خوانش پریشی بر چگونگی پردازش زبان فرد تاثیر میگذارد و میتواند خواندن و نوشتن را با مشکل مواجه کند. این اختلال همچنین میتواند سبب مشکلاتی در دستور زبان، خواندن و درک مطلب شود. کودکان ممکن است در بیان شفاهی خود نیز مشکل پیدا کنند و افکار خود را در حین گفتگو تنها کنار هم بچینند. اختلالات یادگیری دیسلکسیا دیسگرافیا (نوشتار پریشی)این اختلال روی تواناییهای نوشتاری فرد تاثیر میگذارد. افراد مبتلا به نوشتار پریشی ممکن است مشکلات متنوعی داشته باشند که عبارتند از:
اختلال یادگیری دیسگرافیا دیسکلکولیا (محاسبه پریشی)این اختلال بر توانایی فرد در انجام محاسبات ریاضی تاثیر میگذارد. اختلال یادگیری ریاضی میتواند اشکال زیادی داشته باشد و علائم آن از فردی به فرد دیگر متفاوت است. اختلال یتدگیری دیسکلکولیا محاسبه پریشی در خردسالان ممکن است بر یادگیری شمردن و بهخاطر آوردن اعداد تأثیر بگذارد. با بالا رفتن سن کودک، او ممکن است در حل کردن مسائل پایه ریاضی یا حفظ کردن جدول ضرب دچار مشکل شود. اختلال پردازش شنواییاین مشکل به نحوه پردازش صداهای دریافت شده توسط مغز مربوط میشود و ربطی به نقص در سیستم شنوایی ندارد. افراد مبتلا به این اختلال ممکن است در موارد زیر نیز دچار مشکل شوند:
مشکلات شنوایی اختلال پردازش بیناییکودک مبتلا به این اختلال در تفسیر اطلاعات دیداری دچار مشکل است. ممکن است برای چنین فردی خواندن یا گفتن تفاوت بین دو چیز شبیه به هم کار سختی باشد. افراد مبتلا به اختلال پردازش بینایی اغلب در هماهنگی بین دست و چشم مشکل دارند. مشکل بینایی نحوه تشخیص اختلال یادگیریتشخیص اختلال یادگیری در کودکان و ناتواییهای یادگیری میتواند مشکل باشد زیرا هیچ گونه فهرستی از علائم قطعی که با هر کودکی متناسب در بیاید موجود نیست. همچنین بسیاری از کودکان سعی میکنند مشکل خود را پنهان کنند. ممکن است علائمی به جز شکایتهای مکرر در مورد انجام تکالیف یا عدم تمایل به رفتن مدرسه مورد توجه شما قرار نگیرد. با این وجود، موارد زیر میتواند نشانههایی از نوعی اختلال یادگیری باشد:
راه های درمان اختلال یادگیریاگر اختلالات یادگیری بدون درمان رها شوند، کودک ممکن است در انجام تکالیف مدرسه دچار احساس ناکامی و سرخوردگی کند که این میتواند منجربه به اعتماد به نفس پایین، افسردگی و دیگر مشکلات شود. متخصصین معمولا تلاش میکنند تا با کار کردن روی نقاط قوت کودک و ایجاد راههایی برای جبران نقاط ضعف موجود، به او کمک کنند مهارتهایی را بیاموزد. این مداخلات بسته به ماهیت و دامنهی این اختلالات متفاوت است. موارد زیر، تنها چند مثال کوچک از روشهای درمان اختلال یادگیری است که مربیان با استفاده از آنها، به کودکان مبتلا به اختلالات یادگیری خاص کمک میکنند. روشهای درمان دیسلکسیا شامل موارد زیر است:
تکنیکهای ویژه تدریساین روشها شامل کمک به کودک برای یادگیری از طریق تجارب چندحسی و دادن بازخورد فوری بهمنظور تقویت توانایی او در بهخاطر آوردن کلمات است. تغییرات کلاسیبرای مثال، معلمین میتوانند به دانشآموزان مبتلا به دیسلکسیا زمان بیشتری برای انجام تکالیف داده و از آنها با آزمونهای ضبط شده امتحان بگیرند تا کودک بهجای خواندن سؤالات به آنها گوش دهد. استفاده از تکنولوژیبرای کودکان مبتلا به دیسلکسیا ممکن است شنیدن نوارهای ضبط شده کتاب یا استفاده از برنامههای پردازش کلمه با ویژگی چک کردن املا یا هجی کلمات مفید باشد. روشهای درمان دیسگرافیا (نوشتارپریشی) شامل موارد زیر است:
ابزار مخصوصمعلمین میتوانند امتحان شفاهی بگیرند، یادداشتبرداری کنند و یا برای کودک شرایطی را فراهم کنند که بهجای نوشتن، پاسخهای خود را ضبط کند. استفاده از تکنولوژیبه کودک مبتلا به نوشتارپریشی میتوان یاد داد که از برنامههای پردازش کننده کلمات یا دستگاه ضبط صدا بهجای نوشتن با دست استفاده کند. روشهای دیگر کاهش نیاز به نوشتنمعلمین میتوانند یادداشت، خلاصه یا برگههای چاپ شده در اختیار این دانشآموزان قرار دهند. روش های درمان دیسکلکولیا (محاسبه پریشی) شامل موارد زیر است:
تکنیکهای دیداریبرای مثال معلمین میتوانند تصویر کلمات مشکلدار را بکشند و به دانشآموز نشان دهند که چگونه میتواند با استفاده از مدادرنگی بخشهای مشکلدار را از هم تمیز دهد. استفاده از روشهای کمکی برای بهخاطر سپردنقافیه و موسیقی از جمله تکنیکهایی هستند که میتوانند برای بهخاطر سپردن مفاهیم ریاضی به کودک کمک کنند. استفاده از رایانهکودک مبتلا به محاسبهپریشی میتواند از رایانه برای مشقها و تمرینات خود استفاده کند. روش های درمان دیسپراکسیا (کنش پریشی) شامل موارد زیر است:
محیط آرام یادگیریبرای کمک به کودکی که دچار حساسیت به صدا یا عوامل حواس پرتی است، مربیان میتوانند ترتیبی دهند تا کودک در مکان آرامی آزمون دهد، صامت خوانی کند یا فعالیتهای دیگری را که نیازمند تمرکز است انجام دهد. پیشاپیش کودک را در جریان بگذاریدبرای مثال کودکی که نسبت به صدا حساس است در صورتی که از قبل درمورد رویدادهایی مثل مانورهای آتشسوزی در مدرسه و گردهمآییها بداند، برایش بهتر است. کاردرمانیتمرینات ورزشی با هدف تمرکز بر کارهای روزمره میتواند به کودک مبتلا به ضعف در هماهنگی عضلات کمک کند. کودک مبتلا به اختلال یادگیری ممکن است با عزت نفس پایین، سرخوردگی و مشکلات دیگر دست به گریبان باشد. متخصصین بهداشت و روان میتوانند به کودک کمک کنند که این احساسات را درک کند، ابزار مدیریت آن را پرورش دهد و ارتباطات سالمی پایهریزی کند. کودکان مبتلا به اختلالات یادگیری گاهی بیماریهای دیگری نظیر بیش فعالی نیز دارند. این بیماریها درمان خاص خود را میطلبد که میتواند شامل مداوا و مصرف دارو باشد. تربیت کودک مبتلا به اختلال یادگیریبهترین کاری که شما به عنوان پدر یا مادر میتوانید انجام دهید تنها آن است که کودکتان را عاشقانه دوست داشته باشید و او را حمایت کنید. نکات زیر نیز میتواند در کمک به فرزندتان موثر باشد:
هرچه میتوانید یاد بگیریدهمه حقایق را در مورد اختلال یادگیری و چگونگی تاثیر آن بر روند یادگیری کودکتان بیاموزید. حامی فرزندتان باشیدقوانین آموزش عالی کشور و سیاستهای مدرسه را بشناسید تا به این وسیله اطمینان حاصل کنید که فرزندتان بیشترین بهره را از مدرسه رفتن میبرد. بسیاری از خدمات میتواند در دسترس شما قرار گیرد؛ اما تا مادامی که درخواست نکنید به شما ارائه نخواهد شد. مطمئن شوید که کودکتان عادات سالمی داردکودکی که شب به اندازه کافی میخوابد، رژیم متعادلی دارد و زیاد ورزش میکند هم از لحاظ مغزی و هم جسمی کودک سالمتری است. به خلقوخوی کودکتان توجه کنیدمراقب علائم افسردگی نظیر بدخلقی، تغییرات خواب یا اشتها و یا عدم علاقه به فعالیتهای معمول باشید. :: برچسبها: اختلال , یادگیری , کودکان , مغز , بچه , کودک , پزشکی , :: بازدید از این مطلب : 64 نوشته شده توسط : پزشک و درمان
سرگیجه ، درمان سرگیجه سرگیجه اصطلاحی است که برای توصیف طیفی از احساسات مانند احساس غش کردن، منگی سر، عدم تعادل و ضعف به کار میرود و میتواند باعث ایجاد حس غلطی مبنی بر چرخش فضای اطراف در دور سر شود. در این مقاله پیرامون درمان سرگیجه و چرخیدن محیط صحبت نموده و علت چرخیدن اتاق دور سر را مورد بررسی قرار میدهیم. سرگیجه چیست؟تقریبا همه افراد در زمانی از زندگی خود احساس عدم تعادل یا چرخیدن محیط به دور سر خود را داشتهاند که این علائم معمولا با نام سرگیجه شناخته میشوند. این مشکل شیوع بالایی دارد ولی در صورتیکه علت سرگیجه عواملی مانند فشار پایین خون و یا بیماری پارکینسون باشند میتواند به عارضهای جدی تبدیل شود. این عارضه در صورت درمان نشدن میتواند فعالیتهای روزانه مانند رانندگی کردن و یا حتی راه رفتن را با مشکل مواجه کند، بنابراین مهم است که به هنگام مشاهده علائمی مثل حالت تهوع و سرگیجه به پزشک خود مراجعه کنید. سرگیجه دائمیبروز سرگیجه دائمی و مکرر میتواند به طور جدی زندگی شما را تحت تاثیر قرار دهد، ولی با این وجود به ندرت نشانهای از یک عارضه خطرناک است. درمان سرگیجه به علت و علائم آن بستگی دارد. این درمان اثربخش خواهد بود ولی ممکن است مشکل شما دوباره بروز کند. انواع سرگیجه هاسرگیجه از نظر پزشکی، معنی به خصوصی ندارد ولی چهار عارضه اصلی وجود دارند که بهعنوان انواع سرگیجه در نظر گرفته میشوند که عبارتند از:
درمان انواع سرگیجه چرخیدن محیط به دور سر یا احساس حرکت اجسام ثابتزمانی که این مشکل در جریان زندگی عادی فرد به وجود میآید نشاندهندهی مشکلی در سیستم وستیبولار گوش داخلی میباشد. این سیستم مسئول حفظ تعادل بدن بوده و موقعیت بدن و سر شما را در فضا درک میکند. در حدود نیمی از موارد سرگیجه، از این نوع هستند. سنگینی سرسنگینی سر که با نام سنکوپ خفیف نیز شناخته میشود حالتی است که فرد احساس میکند در حالت غش کردن قرار دارد. این حالت معمولا به دلیل بلند شدن بسیار سریع و یا تنفس عمیق به تعداد لازم برای ایجاد این حس بروز پیدا میکند. عدم تعادلعدم تعادل از جمله مشکلات مربوط به راه رفتن می باشد. فرد مبتلا به عدم تعادل زمانی که بر روی پاهای خود میایستند احساس عدم تعادل کرده و فکر میکنند در حال زمین خوردن هستند. برای کدام سرگیجه به متخصص مغز و اعصاب مراجعه کنید؟سرگیجه هایی که در زیر ذکر شدهاند نیاز به مراجعه به متخصص مغز و اعصاب و عکسبرداری دارند:
علت سرگیجه و سنگینی سر چیست؟علت سرگیجه میتواند شامل دلایل بسیار متفاوتی باشد. از جمله مشکلات مربوط به گوش داخلی، دریازدگی و اثرات دارویی. در برخی از مواقع این مشکل به دلیل یک عارضه پزشکی ایجاد میشود مثل گردش خون نامناسب، عفونت و یا آسیب. احساسی که سرگیجه برای شما ایجاد میکند و عواملی که باعث شروع آن میشوند، سرنخهایی برای پیدا کردن دلایل سرگیجه هستند. به طور کلی علت سرگیجه میتواند شامل موارد زیر باشد:
درمان و علت بروز سرگیجه عارضههای عصبیبرخی از اختلالات عصبی مثل بیماری پارکینسون و ام اس میتوانند بهطور پیشرونده باعث از دست دادن تعادل شوند. مشکلات مربوط به گوش داخلی (گیج رفتن سر)مغز افرادی که به اختلالات گوش داخلی مبتلا هستند، سیگنالهایی را از گوش داخلی دریافت میکند که با اطلاعات دریافت شده از چشم و عصبهای حسی مطابقت ندارند. این مشکل باعث ایجاد پریشانی میشود. مشکلات مربوط به گردش خوندر صورتیکه قلب شما خون کافی را به طرف مغز پمپ نکند ممکن است احساس سرگیجه و غش کردن و یا عدم تعادل داشته باشید. از جمله علل این مشکل میتوان به موارد زیر اشاره کرد:
کاهش فشارخونکاهش شدید و ناگهانی فشار سیستولی خون (عدد بالاتر به هنگام اندازهگیری فشارخون) میتواند سبب سنگینی موقتی سر و یا احساس غش کردن شود. این مشکل ممکن است پس از ایستادن بسیار سریع ایجاد شود. این عارضه با نام هیپوتانسیون ارتواستاتیک نیز شناخته میشود. گردش خون ناکافیعارضههایی مثل آسیب به عضله قلبی، حمله قلبی، آریتمی قلبی و یا حمله ایسکمیک گذرا میتوانند سبب سرگیجه شوند. همچنین کاهش حجم خون میتواند سبب کمبود خونرسانی به مغز و گوش داخلی شود. فقر آهن باعث کمخونی و سرگیجه میشوداز جمله علائم دیگری که با داشتن کمخونی همراه با سرگیجه بروز پیدا میکنند میتوان به خستگی مفرط، ضعف و رنگپریدگی اشاره کرد. پایین بودن قند خون (هیپوگلایسمی)این مشکل معمولا در افراد مبتلا به دیابت که از انسولین استفاده میکنند رخ میدهد. سرگیجه (سنگین شدن سر) ممکن است با تعریق شدید و اضطراب همراه باشد. داروهایی که باعث سرگیجه می شوندسرگیجه ممکن است یکی از عوارض جانبی برخی از داروها مانند داروهای ضد تشنج، ضدافسردگی، آرامبخشها و داروهای خوابآور باشد. بهطور خاص، داروهایی که فشارخون را کاهش میدهند در صورتیکه فشارخون را بیشازحد پایین بیاورند سبب سرگیجه و غش کردن میشوند. اختلالات اضطراببرخی از انواع خاص اختلالات اضطراب میتوانند سبب سرگیجه و سنگینی سر شوند. از جمله این اختلالات میتوان به حملههای عصبی و یا ترس از ترک خانه و قرار گرفتن در محیطهای باز و بزرگ (آگورافوبیا) اشاره کرد. گرمازدگی و از دست رفتن آب بدناگر در آب و هوای گرم فعالیت میکنید و یا اگر مقدار کافی مایعات نمینوشید ممکن است به دلیل گرمازدگی و یا کمبود آب بدن احساس سرگیجه کنید. این مشکل در افرادی که داروهای خاص مربوط به قلب مصرف میکنند بارزتر است. مشکلات و عوارض سرگیجه چیست؟افرادی که به سرگیجه دچار میشوند ممکن است آن را با علائم بسیار متفاوتی توصیف کنند. از جمله عوارض سرگیجه شامل موارد زیر میشود:
روشهای تشخیص سرگیجه توسط پزشک متخصصتشخیص سرگیجه یک فرایند پیچیده است و معمولا به چندین تست مختلف نیاز دارد. در اکثر موارد روند تشخیص با بررسی دقیق سوابق پزشکی و یک معاینه فیزیکی شروع میشود. هرچقدر که در مورد زمان شروع سرگیجه، زمانی که سرگیجه شیوع بیشتری دارد و احساسات خود به هنگام بروز سرگیجه اطلاعات دقیقتری به پزشک بدهید، او بهتر میتواند تشخیص را انجام دهد. تست حرکت چشمیکی از شاخصههای سیستم تعادلی بدن که به راحتی قابل اندازهگیری است، حرکت سریع و ناخودآگاه چشم به نام دودوئک یا نیستاگموس میباشد. با تحریک دستگاه عصبی شما با روشهای مختلف که باعث تحریک دستگاه تعادلی میشوند و سپس اندازهگیری دقیق حرکت چشم، پزشک شما میتواند در مورد مشکلات موجود در دستگاه وستیبولار، اطلاعات زیادی را کسب کند. از جمله آزمایشات دیگر میتوان به موارد زیر اشاره کرد:
آزمایشات مخصوص نیز شامل موارد زیر است:
راههای درمان سرگیجه چیست؟روشهای درمانی متعددی برای سرگیجه و مشکلات تعادلی وجود دارند. متخصص شما میتواند روش درمانی مناسب برای شما را بررسی کند. روشهای درمان سرگیجه شامل موارد زیر است:
راههای درمان سرگیجه روش خانگی درمان سرگیجه و تغییر در سبک زندگیسرگیجه معمولا به صورت خود به خودی از بین میرود. اگر شاهد سرگیجه های مکرر بودید، نکات زیر را در نظر داشته باشید:
دارو درمانیداروهای ضد سرگیجه متعددی وجود دارند که میتوانند به شما در مراحل اولیه یا شدید سرگیجه کمک کنند. این داروها همان داروهایی هستند که برای درمان دریازدگی به کار میروند. این داروها معمولا در دورههای ۳ تا ۱۴ روزه تجویز میشوند که به عارضه مورد درمان بستگی خواهد داشت. عمل جراحیتنها بخش بسیار جزئی و کوچکی از افراد مبتلا به سرگیجه برای بهبود علائم خود نیازمند عمل جراحی میباشند. عمل جراحی تنها برای افرادی در نظر گرفته میشود که پس از استفادهی بلندمدت از داروها و انجام برنامههای توانبخشی، بهبودی در علائم وی مشاهده نشده است. تمرینات توانبخشی برای رفع سرگیجهبرخی از انواع تمرینات رفع سرگیجه و درمان آن عبارتند از:
تمرین تعادل گوش درونیتمرین تعادل گوش درونی روندی است که به مغز شما این اجازه را میدهد تا کنترل تعادل بدن را دوباره به دست گرفته و زمانی که بین اندامهای وستیبولار گوش داخلی چپ و راست ناهماهنگی ایجاد شده و یا این ارگانها آسیب دیدهاند، علائم سرگیجه کاهش یابد. تمرینات کاوتورن کوکسیهدف از انجام تمرینات کاوتورن کوکسی شل شدن عضلات گردن و شانهها، تمرین دادن چشمها برای حرکت مستقل از سر، تمرین تعادل برای موقعیتهای عادی روزانه، تمرین حرکات سر که باعث سرگیجه میشوند، بهبود هماهنگی کلی بدن و تقویت حرکات طبیعی بدن میباشد. تمرین تثبیت چشمهدف از انجام تمرین تثبیت چشم، بهبود توانایی بینایی و قدرت تمرکز بر روی یک شی ثابت در زمان حرکت کردن سر میباشد. حرکات تغییر موقعیت مجاری نیمدایرهی گوش (CRP)هدف از انجام حرکات تغییر موقعیت مجاری نیمدایرهی گوش (CRP)، درمان افراد مبتلا به سرگیجه وضعیتی حملهای خوشخیم (BPPV) با استفاده از یک سری حرکات سر و اندام فوقانی میباشد که این حرکات توسط یک متخصص آموزش دیده انجام خواهند شد. تمرینات برانت داروفتمرینات برانت داروف را میتوانید در منزل و بدون نیاز به کمک یک متخصص انجام دهید. این حرکات جزو تمرینات عادت دهنده بوده و روشی برای تغییر موقعیت مجاری نیمدایره (CRP) نیست! بدین معنی که این روش نمیتواند موقعیت ذرات را تغییر دهد ولی میتواند آنها را پراکنده کرده و به شما کمک کند تا با استفاده از حرکات مکرر سر، به علائم سرگیجه عادت کنید. دیگر روشهای درمانی سرگیجه در خانه
:: برچسبها: سرگیجه , درمان سرگیجه , بیماری , سر , پزشکی , :: بازدید از این مطلب : 85 نوشته شده توسط : پزشک و درمان
ام اس یک بیماری التهابی مرتبط با سیستم عصبی مرکزی است که علت و علائم متفاوتی دارد. از راه های درمان بیماری ام اس دارو درمانی و فیزیوتراپی است که مشورت با بهترین متخصص مغز و اعصاب به شما کمک میکند تا بهترین روش درمانی را انتخاب کنید. بیماری ام اس چیست؟تصلب بافت چندگانه یا ام اس یک بیماری طولانی مدت است که میتواند بر مغز، نخاع و اعصاب بینایی چشمها تاثیر بگذارد. بیماری ام اس باعث مشکلاتی در بینایی، تعادل، کنترل عضلات و سایر عملکردهای بدن میگردد. تاثیرات آن اغلب برای هر شخص مبتلا به بیماری متفاوت است. برخی افراد دارای علائم خفیفی هستند و نیازی به درمان ندارند. سایر افراد در انجام امور روزمره مشکل پیدا میکنند. بیماری ام اس ام اس چگونه بوجود میاد؟ام اس یک بیماری التهابی مزمن در سیستم عصبی مرکزی (مغز و نخاع) است و زمانی رخ میدهد که سیستم ایمنی بدن به مواد چربی به نام میلین که برای محافظت از رشتههای عصبی دور آنها میپیچند، حمله میکنند. اعصاب بدون پوسته بیرونی آسیب میبینند و ممکن است بافت اسکار شکل بگیرد. آسیب بدین معنی است که مغز نمیتواند سیگنالها را بطور مناسب در بدن ارسال کند. همچنین اعصاب آنطور که باید برای حرکت و احساسات کمک نمیکنند. چه افرادی ام اس می گیرند؟هر فردی میتواند دچار بیماری ام اس شود، اما احتمال ابتلا به آن در زنان دو برابر بیشتر است و معمولا بین ۱۵ تا ۶۰ سالگی تشخیص داده میشود. احتمال ابتلا به ام اس در صورتی که سابقه خانوادگی ابتلا به این بیماری یا سایر اختلالات خود ایمنی وجود داشته باشد، بالاتر است. داشتن سابقه مونونوکلئوز و سیگاری بودن نیز خطر ابتلا به ام اس را افزایش میدهد . چگونه بفهمیم ام اس داریم یا نه؟علائم ام اس در مراحل اولیه میتوانند بطور مکرر ظاهر و برطرف شوند؛ ممکن است در یک دوره زمانی یک علامت داشته باشید و سپس به مدت چند ماه یا حتی چند سال هیچ علائمی نداشته باشید. ام اس میتواند تاثیر بدی بر زندگی داشته باشد مگر اینکه بطور زود هنگام تشخیص داده شده و درمان شود. علت بیماری ام اس (MS) در مردان و زنان چیست؟پزشکان دقیق نمیدانند که چه عاملی باعث ام اس میشود، اما عوامل زیادی وجود دارند که به نظر موجب افزایش احتمال ابتلا به بیماری میشوند. برخی علت بیماری ام اس عبارتند از:
علت بیماری ام اس MS عوامل و دلایل ابتلا به ام اسبرخی عوامل و دلایل ابتلا به ام اس که خطر ابتلا به بیماری را افزایش میدهند شامل موارد زیر است:
سنشروع بیماری در ۷۰ درصد از بیماران در سنین بین ۲۰ تا ۵۰ سالگی و متوسط آن ۳۰ سالگی است. این بیماری همچنین هم در افراد جوان و هم افراد مسن رخ میدهد. در موارد نادر قبل از ۱۵ سالگی یا بعد از ۶۰ سالگی نیز مشاهده شده است. جنسیتام اس در زنان حدود ۲.۵ برابر بیشتر شایع است. شکاف جنسیتی در میان افرادی که در جوانی دچار ام اس میشوند بیشتر است. هرچند برخی مطالعات نشان میدهد که مردان در اثر بیماری بیشتر ناتوان میشوند. سابقه خانوادگیابتلا به بیماری ممکن است برخی افراد را بیشتر مستعد ابتلا به آن کند، هر چند برای شخصی که تمام عوامل ژنتیکی که در ام اس نقش دارند را به ارث برده باشد، خطر ابتلا به آن تنها حدود ۲ تا ۴ درصد است. برخی مطالعات نشان میدهند که اعضای خانوادهای که دچار ام اس هستند احتمالا در یک سن مشخص دچار بیماری میشوند. با این حال سابقه خانوادگی پیشبینی نمیکند که آیا یک عضو خانواده به همان شدت دچار بیماری میشود یا خیر. علائم بیماری ام اس در مردان و زنان چیست؟علائم بیماری ام اس در مردان و زنان عبارتند از:
شروع سن بیماری ام اساولین علائم ام اس اغلب در سنین ۲۰ تا ۴۰ سالگی بروز پیدا میکنند. بیشتر افراد مبتلا به ام اس دچار حملاتی میشوند که مرحله عود بیماری نامیده میشود که طی آن شرایط بطور چشمگیری بدتر میشود. پس از این حملات معمولا دوره بهبودی است و علائم بهبود مییابند. برای سایر افراد، بیماری در طول زمان بدتر میشود. انواع دورههای ام اس (ms)ام اس اغلب بصورت یکی از سه دوره بالینی رخ میدهد که هر یک ممکن است خفیف، متوسط یا شدید باشند. این دورهها عبارتند از:
بیماری ام اس عود کننده – فروکش کننده (RRMS)خصوصیت نوع ام اس عود کننده – فروکش کننده بهبودی نسبی یا کامل بعد از حملات است. این حالت شایعترین نوع ام اس میباشد و ۷۰ تا ۷۵ درصد از بیماران مبتلا به ام اس در ابتدا مبتلا به دوره عود کننده – فروکش کننده میشوند. ام اس عود کننده – فروکش کننده بیماری ام اس پیشرونده – اولیه (PPMS)این نوع بیماری یک دوره پیشرونده از زمان آغاز است. علائم معمولا برطرف نمیشوند. ۱۵ درصد از افراد مبتلا به ام اس دچار نوع پیشرونده – اولیه هستند، هرچند تشخیص معمولا باید بعد از زمانی که فرد برای یک دوره زمانی با ناتوانی پیشرونده زندگی کرده اما حملات حادی را تجربه نکرده است، انجام شود. ام اس پیشرونده بیماری ام اس پیشرونده – ثانویه (SPMS)ام اس پیشرونده – ثانویه در واقع دوره عود کننده – فروکش کنندهای است که بطور ثابتی پیشرونده میشود. در این حالت حملات و بهبودهای نسبی بطور مکرر رخ میدهند. از بین ۷۰ تا ۷۵ درصد از افرادی که دچار بیماری نوع عود کننده- فروکش کننده میشوند، بیشتر از ۵۰ درصد ظرف ۱۰ سال و ۹۰ درصد ظرف ۲۵ سال دچار نوع پیشرونده- ثانویه میشوند. ام اس پیشرونده تشخیص بیماری ام اس چگونه است؟تشخیص بیماری ام اس میتواند دشوار باشد، زیرا علائم آن میتواند شبیه به بسیاری از اختلالات دیگر باشد. در صورتی که مبتلا به آن باشید، باید به متخصصی مراجعه کنید که مغز و سیستم عصبی را درمان میکند و متخصص مغز و اعصاب نام دارد. وی سابقه پزشکی شما را بررسی کرده و علائم کلیدی آسیب عصبی در مغز، نخاع و اعصاب بینایی را کنترل می کند. هیچ آزمایش مشخصی وجود ندارد که بتواند ابتلا به ام اس را تایید کند. پزشک از چندین آزمایش برای معاینه شما استفاده خواهد کرد که شامل موارد زیر هستند:
راه درمان قطعی ام اس (ms) چیست؟در حال حاضر هیچ درمان قطعی برای ام اس وجود ندارد، اما برخی درمانها میتوانند موجب بهبود وضعیت بیمار شده و باعث شوند که بدن بطور مناسب عمل کند. برخی راه های درمان ام اس شامل دارو و فیزیوتراپی است. درمان ام اس (ms) دارو های ام اسپزشک میتواند داروهایی را تجویز کند که ممکن است دوره بیماری را کاهش دهند، از حملات پیشگیری کرده یا آنها را درمان کنند، علائم را تسکین دهند یا به کنترل استرسی که میتواند همراه با بیماری باشد کمک کنند. دارو های ام اس که ممکن است روند بیماری را کند کنند یا به درمان آسیب عصبی کمک کنند عبارتند از:
ممکن است پزشک برای کوتاهتر کردن و کاهش شدت حملات ام اس استروئید تجویز کند. همچنین میتوان داروهای دیگری مانند شل کنندههای عضلانی، آرام بخش یا سم بوتولینوم (بوتاکس) را برای تسکین اسپاسمهای عضلانی و درمان برخی علائم دیگر امتحان کرد. داروی اینترفروناینترفرونها و گلاتیرامر استات، مجموعا به عنوان «عوامل تغییر دهنده بیماری» شناخته میشوند، این عوامل تمایل دارند که به جای اثر گذاشتن بر روی علائم کنونی، دوره بیماری را تغییر دهند. اینترفرونها به کلاسی از پیامرسانهای شیمیایی در بدن به نام ایکوسانوئیدها و سیتوکینها تعلق دارند که به تنظیم عملکرد سیستم ایمنی کمک میکنند (برخی از اینها تورم را افزایش داده و برخی آن را سرکوب میکنند). اینترفرونها، که به کلاس سیتوکین از مواد شیمیایی تعلق دارند، عمدتا دارای فعالیتهای ضد ویروسی بوده، بر سیستم ایمنی اثر گذاشته و رشد تومور را مهار میکنند، اما آشکار نیست که کدام فعالیت اینترفرونها مسئول اثر معالج آنها بر روی بیماری ام اس میباشد. انواع اینترفرون به صورت زیر میباشند:
اینترفرون نوع یکاینترفرون آلفا (اینترفرون لکوسیت) با لکوسیتهای آلوده به ویروس و غیره ساخته میشوند. اینترفرون بتا (اینترفرون فیبروبلاست) با فیبروبلاستهای آلوده به ویروس یا سلولهای اپیتلیال آلوده به ویروس و غیره ساخته میشود. اینترفرون نوع دواینترفرون گاما (اینترفرون ایمنی) با سلولهای T فعالشده و سلولهای NK خاصی تولید میشوند. اینترفرون گاما در پاسخ به تحریک آنتیژن (شامل آنتیژنهای ویروسی) یا میتوژن از لیمپوسیتها ساخته میشوند. گلینیا (فینگولیمود)فینگولیمود یک درمان برای ام اس عود کننده بسیار فعال میباشد. نام تجاری این دارو، گلینیا است. به نظر میرسد که انواع خاصی از سلولها در سیستم ایمنی شما، به نام سلولهای T و B، علت بسیاری از آسیبها در بیماری MS باشند. این سلولها به طور طبیعی ویروسها و باکتریهایی که به بدن شما وارد میشوند را میکشند اما در ام اس، اینها باعث آسیب به اعصاب میشوند. فینگولیمود باعث میشود که این سلولها پس از ساخته شدن، نتوانند غدد لنفاوی را ترک کنند. به این معنی که تعداد کمتری از این سلولها به مغز و ستون فقرات میرسند، جایی که آنها به پوشش (ملین) اطراف اعصاب حمله میکنند. فینگولیمود قرصی است که شما یک بار در روز مصرف میکنید. عوارض جانبی محتمل فینگولیمود (گیلنیا)اگر هر کدام از واکنشهای آلرژیک زیر را مشاهده کردید، بلافاصله با اورژانس تماس بگیرید:
ریتوکسیماب در ام اسریتوکسیماب یک آنتیبادی مونوکلونال در مقابل پروتئین CD20 است، که مقدمتا در سطح سلولهای B سیستم ایمنی یافت میشود. ریتوکسیماب، باعث تخریب سلولهای B شده و برای درمان بیماریهایی که با تعداد بیش از حد سلولهای B، فعالیت زیاد سلولهای B، یا بد شکلی سلولهای B مشخص میشوند، مورد استفاده قرار میگیرد. اینها شامل بسیاری از لنفومها، لوسمیها، وازنشها (رد پیوند اعضای بدن) و اختلالات خود ایمنی میباشند. عوارض جانبی محتمل ریتوکسیماب (ریتوکسان)اگر هر کدام از این نشانههای واکنش آلرژیک را داشتید، به دنبال رسیدگی فوری پزشکی باشید:
برخی از افرادی که تزریق ریتوکسیماب را دریافت میکنند، دارای واکنش به تزریق میباشند (در طول ۲۴ ساعت بعد از تزریق دارو به درون رگ). اگر موارد زیر را احساس کردید فورا پزشک خود را مطلع کنید:
داروی تیسابریدر صورتی که بیماری به علائم واقعی نرسیده باشد و به زودی تشخیص داده شود، لکوآنسفالوپاتی چند کانونی پیشرونده (PML) در بیماران مبتلا به مولتیپل اسکلروزیس (MS) که با تیسابری (ناتالیزوماب) درمان شده اند، با نتایج بهتری مرتبط هستند. ضایعات مغزی محدود و پاسخهای ایمنی محافظت شده، نیز در بیمارانی که بهتر تغذیه میکنند، مشاهده شده است، اما محققان تاکید میکنند که یافتههای آنها هنوز قطعی نیست و اندازه کوچک مطالعه را مدنظر دارند. احتمال دارد که برخی افراد دارای واکنش آلرژیک به تیسابری باشند. علائم این آلرژی شامل موارد زیر است:
پس از دریافت دارو، میبایست تقریبا یک ساعت در مطب پزشک بمانید تا از عدم وجود واکنش آلرژیک اطمینان حاصل کنید. داروی تکفیدراتکفیدرا یک درمان از راه دهان است که شامل کپسولهایی است که دو مرتبه در روز مصرف میشوند. تکفیدرا، که به صورت رسمی به نام BG-12 شناخته میشود، دی متیل فومارات میباشد، یک فرمولاسیون که به صورت خاص برای استفاده توسط افراد مبتلا به مولتیپل اسکلروزیس ساخته شد. یک ترکیب مرتبط شیمیایی، به نام فومادرم (دی متیل فومارات و فوماریک اسید استرز) به مدت چند ده سال، در دوزهای بالاتر برای درمان فورانهای حاد پسوریازیس استفاده میشد. گرچه مکانیسم دقیق عمل آن شناخته شده نیست، اما اینطور تصور میشود که تکفیدرا سلولها و مولکولهای ایمنی را مهار کرده و ممکن است خواص آنتی اکسیدانی داشته باشد که میتوانند در مقابل آسیب به مغز و ستون فقرات محافظت کنند. عوارض جانبی احتمالی تکفیدراتکفیدرا میتواند باعث ایجاد عوارض جانبی جدی شامل موارد زیر باشد:
فیزیوتراپی بیماران ام اسمتخصص مغز و اعصاب در طول درمان، فیزیوتراپی ام اس و روشهای دیگری را برای کنترل علائم شما تجویز میکند. آگاهی و رعایت موارد زیر میتواند به شما کمک کند:
مراقبتهای جانبیبرخی مراقبتهای جانبی که بیماران ام اس به آن نیاز دارند عبارتند از:
راه های پیشگیری از بیماری ام اسهیچ روش خاصی برای پیشگیری از ام اس وجود ندارد، اما با انجام برخی اقدامات میتوان احتمال ابتلا به ام اس را کاهش داد. این اقدامات شامل موارد زیر است:
:: برچسبها: بیماری , ام اس , MS , راه , درمان , پزشکی , :: بازدید از این مطلب : 64 نوشته شده توسط : پزشک و درمان
شناخت بختک ، علائم بختک یا فلج خواببختک چیست و چگونه رخ میدهد؟شاید برای شما هم تجربه هایی از این دست پیش آمده باشد؛ مشکلی که اصطلاح علمی اش«فلج خواب» است و ایرانی ها آن را «بختک» می نامند. فلج خواب یا به اصطلاح عموم بختک به علت استرس های روزانه و دیدن کابوس های وحشتناک فراوان مانند افتادن از جایی، غرق شدگی یا مرگ به وقوع می پیوندد . در این حالت فرد احساس می کند جسمش سنگین گشته و هر چه فریاد می زند کسی صدایش را نمی شنود اما خوشبختانه این حالت هیچگونه عارضه جسمی در پی ندارد ومی توان با لمس بدن فرد یا صدا کردن اسم او، وی را از این حالت خارج کرد.در این بخش از سلامت روان در نمناک درباره بختک یا فلج خواب بیشتر بدانید و علائم آن را بشناسید. بختک چه شکلی است؟بسیاری از افراد به هنگام دیدن کابوس های شبانه ترسناک ، در خواب دچار فلج می شوند و نمی توانند حرکت کنند که این موضوع سبب ترس بیشتر آنها می شود و به همین خاطر گاهی توهم های ترسناک مانند دیدن سایه یا یک هیولا در تاریکی چاشنی این علائم می شود وو حشت شما را آنقدر بالا می برد که نمی تواند حرکت کند یا فریاد بزند . در مورد پدیده فلج خواب باورها ی مختلفی در فرهنگ ها و جوامع مختلف وجود دارد، ایرانی ها این پدیده را به نام «بختک» می شناسند و آن را به جن زدگی تعبیر می کنند و فکر می کنند اعجوزه ای زشت روی بر روی بدن آنها می افتد و آنان را از حرکت باز می دارد. طوری که حتی نمی تواند به درستی نفس بکشد و فریاد بزند و تمام اتفاقاتی که برای فرد می افتد به گردن دیوهای بدسرشت و اجنه می اندازند.ایرلندی ها براین باورندکه فلج خواب بر اثر دروغ روز قبلشان بروز می کند. بختک یا فلج خواب فلج خواب یـک تـجربـه ی دلــهره آور و هراس انگیز است که به حالت ناتوانی درانجام حرکات ارادی حین خواب اطلاق می شـود. فـلـج خـواب اغـلب مواقع هنگام بیدارشـدن از خـواب و یـا در لحظه ی به خـواب رفتن رخ میدهد و چند ثانیه بـه طـول می انجامد و در هر سنی روی می دهد. علایم فلج خواب:
بختک سراغ چه کسانی می آید؟افرادی که دچار اختلالات خواب هستند و ممکن است اختلال فاز رم (REM) اتفاق بیافتد . افرادی که در خواب از خود واکنش های شدید فیزیکی مانند رفتارهای خشونتی و عصبی بروز می دهند. افرادی که دچار کمبود خواب، عوامل ژنتیکی، استرس یا اضطراب زیاد هستند و ساعت خواب بدن شان بر هم می خورد . افرادی که دچار اختلال های ذهنی، اختلال دو قطبی هستند. افرادی که شب به پشت می خوابند.
افرادی که مبتلا به گرفتگی عضلات بدن مانند گرفتگی عضله پا هستند. افرادی که از برخی داروها مانند داروهایی که برای بیش فعالی تجویز می شود ، استفاده می کنند. افرادی که مواد مخدر مصرف می کنند. تمام افرادی که این موضوع را تجربه می کنند و دچارفلج خواب می گردند در سلول هایشان ماده ای به نام «HLA-DR2» دارند. افرادی که روز خسته کننده یا پراسترسی را گذرانده اند، بیشتر از همیشه این حالت سراغ شان آمده است. تغییرات در سبک زندگی یا مصرف قرص های خواب آور و آنتی هیستامین ها ممکن است به فلج خواب دچار شود. بروز فلج خواب در زنان دو تا چهار برابر بیشتر از مردان است.
دماغ بختک را بکنید! روایت دیگری از بختک در عوام وجود دارد که آنها براین باورند که بختک کنیز اسکندر بود! هنگامی که کلاغ به مشک محتوی آب حیات که اسکندر با خود از ظلمات آورده بود منقار زد و آب حیات بر زمین ریخت، این کنیز مشتی از آب را برداشت و نوشید و اسکندر به ضرب شمشیر بینی او را کند و بختک از گل، بینی دیگری برای او درست کرد ! بختک اگر ببیند که کسی طاقباز خوابیده به سینه او می جهد. اگر فرد بیدار شود، به بینی او چنگ بیندازد، بختک از ترس کنده شدن بینی خود گنجی از گنجه اسکندر را رشوه خواهد داد تا او دست از بینی اش بردارد!
آیا بختک خطرناک است؟ بین 25 تا 30درصد از جمعیت کلی جهان، در طول عمر خود دست کم یک بار فلج خواب را تجربه کرده اند که در این میان 95درصد از آنها تجربه حوادث وحشتناک را در خواب داشته اند. ژنتیک در بروز این مشکل نقش دارد و اگر یکی از اعضای خانواده دچار این مشکل باشد، احتمال مبتلا شدن اعضای دیگر خانواده هم ، وجود دارد. اگرچه بسیاری از افراد درگیر با این مشکل دچار وحشت می شوند، اما همانطور که در این بخش از سلامت نمناک می خوانید این فرایند خطرناک نیست و چند لحظه بعد پایان می یابد و عارضه جسمی به همراه ندارد. بهتر است برای به دست آوردن سریع هوشیاری فرد باید انگشتان دست و پا همچنین چشمانش را به شدت تکان دهد و به دنبال آن سرش را حرکت دهد.
پیشگیری از فلج خواب یا بختک
چطور از شر بختک راحت شویم؟با رعایت برخی موارد فلج خواب را می توان از بین برد یا تکرارش را به حداقل رساند. 1. سعی کنید آرامش خود را حفظ کنید هنگامی که در خواب احساس فلج شدن می کنید برای رهایی از این احساس نباید زیاد تلاش نمایید زیرا ممکن است با دست و پا زدن و تلاش بیشتر علائم تشدید شود و شما بیشتر بترسید پس ابتدا نفس عمیق بکشید و یادآوری کنید که حالتان خوب است.
2.نجات از فلجی و بی حسی زمانی که خواب بد دیده اید و احساس فلجی می کنید مشت خود را گره کرده و باز کنید و انگشتان خود را تکان دهید تا از خواب کاملا بیدار شوید و از بی حرکتی، حس خفگی و فشار در قفسه سینه رها گردید. 3.سعی کنید بیدار شوید شما می توانید با یک حرکت یا تکان شدید از حالت فلجی خلاص شوید . پس از اینکه چنین حالتی به سراغ شما آمد از خواب برخیزید و مقداری آب سرد بر روی صورت خود بپاشید تا این حالت از شما دور شود و دوباره به رختخواب باز نگردید زیرا ممکن است فلجی در خواب به سراغتان بیاید پس بهتر است زمانی که کاملا آرام شدید به رختخواب خود بازگردید. باید بدانید استرس یک عامل مهم در فلجی خواب است پس حتما قبل از خواب افکار استرس زا را از خود دور کنید. :: برچسبها: شناخت , بختک , علائم بختک , ا فلج خواب , پزشکی , :: بازدید از این مطلب : 79 نوشته شده توسط : پزشک و درمان
آمار سرطان در استان خراسان شمالی در سالهای اخیر افزایشی شده و این موضوع لزوم تغییر در سبک زندگی و وضعیت تغذیه و پیشگیری را بیش از پیش نمایان میکند.سرطان یکی از دردهای مزمن و سخت بشر در طول تاریخ است که این روزها به دلیل ورود خوراکی های غیرمجاز و خطرناک و شیوع سبک زندگی متفاوت از گذشته٬ شیوع این بیماری نیز در انواع مختلف آن بسیار زیاد شده است. در استان خراسان شمالی نیز به دلیل سطح پایین رفاه اجتماعی و رتبه فقر مطلق استان٬ متاسفانه مشکلات ناشی از بروز انواع سرطانها و تاثیر آن بر سلامت جمعیت و اقتصاد خانواده بسیار ملموس شده است. شایعترین سرطانها در ایران بر اساس آخرین آمار به روز استاندارد شده سنی آنها در 5 سال گذشته: سرطان پستان با 32.9 ، سرطان پروستات با 16.93، سرطان پوست (غیرملانوم) با 14.68، سرطان معده با 13.70 ، سرطان روده بزرگ با 13.31 در هر 100 هزار نفر است. در بین جمعیت مردان ایران، در سرطان معده: اردبیل، زنجان، خراسان شمالی، سرطان مری: زنجان، خراسان شمالی، گلستان. سرطان غدد لنفاوی: یزد، خوزستان، کرمانشاه و سرطان حنجره: خراسان شمالی، کرمان، خراسان جنوبی، استانهای دارای رتبه اول تا سوم (پرخطر) هستند. دیدن نام خراسان شمالی در رتبه های بالای سطان های خطرناک یکی از زنگ خطرهای جدی سلامت در استان است. خراسان شمالی روی کمربند سرطان است محمد حریری مدیرعامل انجمن خیریه بیماران سرطانی خراسان شمالی با اشاره به آمار بالای بیماری سرطان در این استان گفت: شایع ترین بیماری سرطان در بین بانوان و آقان استان خراسان شمالی گوارش است. ما جزو استان هایی هستیم که نسبت به سرطان گوارش آمار بالایی داریم. طبق نظر معاون وزیر بهداشت این استان چون روی کمربند سرطان خیز کشور قرار دارد متاسفانه مردم در ابتلا به سرطان های مری و معده مانند استانهای گلستان و آذربایجانها پیشرو هستند. یک سوم بیماران سرطانی کشور را بیماران گوارشی تشکیل می دهند و در بین این بیماران سرطان مری و معده در استان بسیار یافت می شود. وی گفت: برای ریشه یابی و علت یابی سرطان ها در استان در حال تحقیق هستیم. تعداد زیادی از دانشجویان دانشگاه تهران، امیر کبیر و شریف در انجمن در حال تحقیق بر روی این بیماری هستند که ما بیماران سرطانی در روستاها را به آنها معرفی کرده ایم که علت مبتلا شدن مردم به این بیماری را پیدا کنند. سرطان یک بیماری چند عاملی از جمله فیزیکی، استفاده از کودهای شیمیایی در سبزیجات و صیفی جات و میوه ها هستند. سموم آفات نباتی، ارث به میزان اندکی و ژنتیک نقش زیادی در ابتلای افراد به بیماری های سرطان دارند. حریری ادامه داد: سرطان مری که دارای آمار بالایی در استان ما است به دلیل مصرف غذا و چای داغ، عدم آگاهی و اطلاعات مردم از روش صحیح تغذیه، مصرف بیش از حد نمک است. همچنین استفاده از مواد مخدر و مشروبات الکلی و ناآگاهی مردم دست به دست هم داده که بیماری سرطان در ایران رو به افزایش باشد. وی اضافه کرد: 996 بیمار سرطان گوارشی در استان ثبت شده اند. این بیماران شامل سرطان مری، پانکراس و کرون هستند که متاسفانه امروزه خانم ها بیشتر به سرطان کرون "روده بزرگ" که یکی از سخت ترین بیماریها است مبتلا می شوند. برای دوری از سرطان حتما پیشگیری کنید مسئول ثبت سرطان دانشگاه علوم پزشکی خراسان شمالی با بیان اینکه سرطان دستگاه گوارشی یکی از شایعترین سرطانهای استان است اظهار داشت: تشخیص زود هنگام سرطان معده احتمال درمان را افزایش می دهد.شناسایی سرطان معده در مرحله اول شانس علاج و درمان کامل را 90 درصد افزایش می دهد. وی افزود: سرطان معده نیز همانند سایر سرطان ها دارای مراحلی است که هرچه مرحله بیماری پایینتر باشد شانس بهبودی و علاج کامل بیمار بیشتر می شود. متاسفانه هر چه سرطان پیشرفته تر و به سمت مرحله 3 و 4 پیش رود، شانس بهبودی و علاج کامل کمتر میشود، مثلاً در مراحل پیشرفته و مرحله چهارم شانس بهبودی به کمتر از 10-5 درصد میرسد. دکترفلوریا انفرادی گفت: به همین دلیل افراد با مشاهده علائم مشکوک یا مشکلات گوارشی باید به متخصص مراجعه کنند تا در صورت نیاز آندوسکوپی انجام شود و تشخیص بیماری در همان مراحل اولیه انجام شده و درمان آغاز و بیماری ریشه کن شود. مسئول ثبت سرطان دانشگاه علوم پزشکی خراسان شمالی با اشاره به علائم مشترک در بیماری های گوارشی ادامه داد: شایعترین علائم هشدار دهنده در مورد سرطان معده با بسیاری از علائم بیماری های گوارشی دیگر مشابه است؛ علائمی نظیر سیری زودرس، تهوع، احساس پری بعد از خوردن غذا، نفخ، درد قبل و بعد از خوردن غذا. بنابراین فرد با دیدن این علائم باید حتما به پزشک مراجعه کند. وی به افرادی که دارای فاکتورهای خطرمذکور، سابقه خانوادگی یا مشکلات گوارشی نظیر مشکل بلع غذا، احساس سیری زودرس، سنگینی بعد از غذا هستند توصیه کرد که در اولین فرصت به متخصص داخلی یا فوق تخصص گوارش مراجعه کنند تا اقدامات اولیه تشخیصی برای آنان انجام شود. هزینه های بسیار سنگین درمان سرطان یکی از مشکلات اساسی در درمان سرطانها٬ هزینههای سرسام آوری است که در مناطقی همچون خراسان شمالی به دلیل کمبود امکانات درمانی٬ این هزینه های با ضریبهایی نظیر هزینه رفت و آمد آمیخته شده و مشکلات بزرگتری را ایجاد میکند. معاون درمان دانشگاه علوم پزشکی خراسان شمالی با اشاره به گلایههای بیماران سرطانی مبنی بر کمبود تجهیزات درمانی در استان خاطرنشان کرد: مشکلی که در کشور داریم در این است که توقع دارند همه امکانات را با هم در شهرستانها داشته باشند در حالی که به دلیل نگهداری سخت آنها در کل دنیا٬ تجهیزات در بخشهایی خاص تجمیع میشود. قاسم بیانی با اشاره به قیمت بالای 150 میلیارد ریالی دستگاه شتاب دهنده خطی پرانرژی و سیتی سیمیلاتور، اظهار داشت: با توجه به تعداد بیماران موجود در استان خرید این دستگاهها با توجه به شرایط اقتصادی فعلی امکانپذیر نبوده ضمن اینکه مقرون به صرفه هم نیست. معاون درمان دانشگاه علوم پزشکی خراسان شمالی افزود: در این میان بهتر این است که خدمات رفاهی بیشتری را برای بیماران موجود برای رفاه حال و کاهش مشکلات آنها در استان و در مشهد که بسیاری از بیماران ما را پذیرش میکند فراهم کنیم. وی با اشاره به فاصله کم مشهد و شهرهای خراسان شمالی، گفت: در حال حاضر بسیاری از بیماران سرطانی استان در مشهد تحت درمان هستند که هزینه بسیاری را برای رفت و آمد، اسکان و درمان متحمل می شوند. :: برچسبها: آمار , بالای , سرطان , پزشکی , خراسان شمالی , :: بازدید از این مطلب : 79 نوشته شده توسط : پزشک و درمان
شایعترین نوع سرطان در خراسان شمالیسرطان گوارش بیشتر در مناطق جغرافیایی شمال و شمال شرق کشور همانند خراسان شمالی شایع است و به تغذیه نامناسب همانند مصرف غذاهای شور و مصرف دخانیات بر می گردد. دکتر انفرادی افزود: همچنین سرطان پوست نیز با توجه به تماس دامداران با دام ها از دیگر سرطان های شایع در استان است. انفرادی با بیان اینکه دانشگاه علوم پزشکی استان، آمار دقیقی از بیماران سرطانی خراسان شمالی ندارد، گفت: بسیاری از بیماران از خدمات سازمان های مردم نهاد همانند انجمن حمایت از بیماران سرطانی استفاده و برخی نیز برای دریافت خدمات درمانی به استان های همسایه مراجعه می کنند به گونه ای که همین امر باعث شده است تا آمار دقیق از بیماران سرطانی استان نداشته باشیم. وی خاطرنشان کرد: با وجود این، تعداد بیماران سرطانی در این استان بیشتر از کشور نیست و تنها در نوع سرطان ها با دیگر مناطق کشور تفاوت دارد. انفرادی با تاکید بر اینکه ۴۰ درصد سرطانها با خود مراقبتی قابل پیشگیری است، یادآور شد: بسیاری از بیماران متاسفانه دیر به پزشک مراجعه می کنند، در حالی که متخصصان سرطان معتقدند این بیماری در صورت تشخیص در مراحل اولیه، قابل درمان و کنترل است. وی افزود: تنها کمی ورزش، تغذیه سالم، دوری از دخانیات، استفاده از سبزی های تازه، گنجاندن غذاهای فیبردار در رژیم غذایی از راه حل های ساده برای بیمه شدن بدن در برابر حمله غده های سرطانی است. براساس اعلام رییس انجمن حمایت از بیماران سرطانی عطوفت خراسان شمالی، تاکنون سه هزار و ۴۵۹ بیمار سرطانی در استان شناسایی شده است که از این تعداد ۷۰۰ بیمار مددجوی کمیته امداد امام خمینی(ره) و ۱۳۰ نفر هم مددجوی بهزیستی هستند و مابقی بیماران از سوی خیران کمک میشوند. این انجمن روزانه ۱۶۰ تا ۲۰۰ میلیون ریال برای خرید داروهای مورد نیاز بیماران سرطانی در خراسان شمالی هزینه میکند. خراسان شمالی روی کمربند سرطان قرار دارد که از شمال ایران و از استان هایی همچون گلستان آغاز شده و تا شمال چین ادامه دارد و به همین دلیل آمار برخی از سرطان ها از جمله سرطان دستگاه گوارش در آن از میانگین کشور بیشتر است و روند افزایشی دارد. این استان ۸۶۳ هزار نفر جمعیت دارد که ۴۴ درصد آنان در نواحی روستایی سکونت دارند. :: برچسبها: شایعترین , نوع , سرطان , پزشکی , گوارش , خراسان شمالی , :: بازدید از این مطلب : 76 |
|
|